Самое полное освещение темы: «диета при обострении панкреатита» с детальным разбором и рекомендациями от профессионального диетолога.
Особенности диетического питания при обострении панкреатита
Такое тяжелое заболевание, как панкреатит, встречается довольно часто. Причиной проявления болезни может стать неправильный рацион питания, чрезмерный аппетит, увлечение алкогольными напитками. Однако панкреатическая недостаточность наблюдается и у вполне здоровых людей, например, из-за нарушений в работе печени, после перенесенного инфекционного заболевания.
Течение болезни может иметь как обостренный характер, так и проявляться моментами ремиссии. В любом случае, чтобы излечиться от недуга, помимо лечения лекарственными препаратами необходимо придерживаться правильного питания.
Диета при панкреатите поджелудочной железы при обострении направлена на то, чтобы помочь ЖКТ справится с проявлениями патологии, доставляющие человеку болезненный дискомфорт.
Лечебный диетический стол при обострении заболевания
Щадящее питание, как правило, назначается сроком на 12 месяцев. Этого времени вполне достаточно для того, чтобы ЖКТ смог восстановить свои функции и начать полноценную работу.
Итак, по какой же схеме выстраивается диета при обострении панкреатита поджелудочной железы, о каких ее особенностях следовало бы знать? Необходимо подчеркнуть, диетический стол при рецидивных проявлениях хронического панкреатита имеет много общего с тем, которое назначается при рецидиве острой формы болезни.
Осложнению недуга могут способствовать:
- Сильно острая и жирная пища.
- Несоблюдение диетических предписаний.
- Продолжительный промежуток между приемами еды.
- Патологии ЖКТ, печени и желудка разнообразного характера.
Главная задача диеты – максимальное спокойствие поджелудочной железе, которое достигается понижением секреции ферментов пищеварения, являющиеся причиной воспалительных явлений поджелудочной.
Особенности перехода на диетическое питание при обострении воспалительного процесса

На обострение хронического панкреатита указывают следующие признаки:
- Сильная режущая и неожиданная боль в правом и левом подреберье.
- Боль усиливается после каждого приема пищи.
- Рвота.
- Кал имеет грязно-серый цвет.
- Понос.
- Тошнота.
- Высокая температура тела.
- Отсутствие аппетита.
В первое время обострения хронического панкреатита рекомендована диета №5п. Однако в некоторых случаях допускаются индивидуальные отклонения, но блюда в меню должны всегда иметь предписанную диетологами суточную калорийность, рекомендуемое количество белков, углеводов, жиров и полезных микроэлементов. Дефицит этих веществ может спровоцировать ухудшение состояния пациента.
Диета при панкреатите в стадии обострения подразумевает присутствие блюд, которые приготовлены варкой или на пару. Вся еда должна быть жидкой или полужидкой консистенции и съедаться исключительно в теплом состоянии.
Прием пищи должен быть регулярным и небольшими порциями, а промежуток между ее употреблением не более 3-4 часов. Оптимальное число приема еды в день – 6-7 раз. Соль в блюдах должна отсутствовать полностью либо присутствовать в очень малых дозах. Нельзя есть горячую или холодную пищу.
Исключаются все продукты, которые тем или другим способом могут раздражать слизистую поджелудочной. Кроме этого, недопустимо присутствие продуктов, обладающих повышенной сокогонной способностью.
В случае госпитализации из-за обострения панкреатита, питание пациенту назначается по такой схеме.
Разрешается только минеральная вода (без присутствия газа) и напиток из шиповника. Жидкости следует пить не спеша, маленькими глоточками. Максимальное количество – 1 литр/сутки.
С этого времени пациенту дают чай без сахара с сухариком. Если в состоянии пациента отмечаются улучшения, в его меню вводятся слизистые супы-пюре с абсолютным отсутствием соли.
На второе подаются белковый омлет, приготовленный на пару, протертые молочные каши из рисовой или гречневой крупы (молоко для приготовления таких каш предварительно разводят водой в равных пропорциях).
В меню включают творог, сливочное масло (10-15 г/сутки), подсушенный белый хлеб, пюреообразные или протертые супы. Для их приготовления используют морковку, картофель, свеклу.
С этого времени рацион больного расширяется мясными и рыбными блюдами, которые готовятся исключительно паровым способом.
Например, можно подать паровое суфле, приготовленное из предварительно отваренного мяса или рыбы. Обратите внимание, рыба и мясо для диетического питания берутся только нежирных сортов.
С этого времени в меню вводят паровые кнели, котлетки и фрикадельки.
Диета при обострении панкреатита поджелудочной железы строится на приоритетном преобладании легкоусвояемых белков животного генезиса. Присутствие углеводов должно быть понижено, а употребление жиров следует свести к минимальному показателю.
Наличие достаточного количества кальция в блюдах способствует укреплению стенок сосудов.
Что можно и нельзя при проявлении обострения панкреатита?

В диетическом меню должны присутствовать:
- Слизеподобные первые блюда (супы).
- Жидкие пюреобразные каши, которые предварительно протираются.
- Белковые омлеты.
- Подсушенный белый хлеб.
- Котлеты из индюшатины, курицы, нежирной рыбы и говядины, которые готовятся в пароварке.
- Кисели.
- Отвар из шиповника.
- Овощные и фруктовые пюре.
Такой подход к питанию, сводить к минимуму нежелательные раздражения желудка, способствует устранению болевого дискомфорта и спазмов.
Питание при панкреатите во время обострения подразумевает полный отказ от следующих продуктов питания:
- Блюд на основе крепкого отвара (рыбные, мясные, овощные).
- Соленой и острой еды.
- Жирных и жареных блюд.
- Копченостей.
- Колбас.
- Еды с разными пищевыми добавками.
- Дрожжевой выпечки и различных сладостей.
- Мороженое, газированной воды.
- Алкоголя, сигарет.
- Кофе (натурального), крепкого чай.
- Различных соусов, майонеза.
- Ломтики черного хлеба.
Приблизительное меню на один день при рецидиве болезни

Диета при панкреатите в период обострения хоть и является целебной, но это не значит, что рацион человека сведен к минимальному числу блюд. Диетическая кухня обладает достаточным количеством разнообразных рецептов не только на каждый день, но и на неделю. Благодаря этому, очень легко составить меню с таким расчетом, чтобы на столе присутствовали не только полезные, но и новые варианты кушаний.
Как пример, меню на 1 день:
- Завтрак. Омлет из белков (приготовленный в пароварке), чай из лекарственной ромашки или отвар шиповника.
- Ланч. Запеченное яблоко без кожи с медом в духовке.
- Обед. Жиденький супчик из перловки, ломтик сушеного белого хлеба, разбавленный фруктовый компот.
- Полдник. Желе из некислых ягод.
- Ужин. Манная каша, чай или отвар.
Помимо того, диетологи рекомендуют каждый вечер выпивать немного натурального йогурта либо нежирного кефира, примерно 100-150 мл.

- 1 литр не жирного бульона (куриного или рыбного).
- 1 шт. картофеля.
- 1 луковица.
- 1 средняя морковка.
- Немного сливочного масла (для пассировки лука).
- Соль.
Лук мелко порезать, обдать кипятком и припустить на сливочном масле. Затем добавить морковку и тушить 5-7 минут.
Картофель нарезать кубиками и положить в кипящий бульон (овощной/мясной). Добавить лук с морковкой. Варить до готовности.
Перед окончанием варки добавить лавровый лист и немного соли.
- 700 г филе курицы (индейки).
- 3 белка
- 300 г сметаны.
- немного соли и свежей зелени.
Мясо птицы порезать кубиками, пропустить через блендер. Затем положить яичные белки, соль, зелень (по желанию) и сметану. Все смешать. На подготовленную пищевую пленку выложить 1/3 часть массы, сформировать колбасу, концы пленки закрепить ниткой. Аналогичным образом делаем еще две колбаски.
В посуду налить воду и довести до кипения, убавить огонь, чтобы вода не кипела, но температура была близка к этому. Колбасы положить в воду и накрыть их тарелочкой, чтобы они не всплывали. Варить до готовности примерно 1 час. Вытянуть, охладить, и только потом убрать пленку.
- 70 г свежих яблок.
- 1 ст. л. манки.
- 2 ч. л. сахара.
- 0,3 г лимонной кислоты.
Яблоки очистить от кожуры, порезать кусочками и отварить. Жидкость процедить, яблоки пропустить через дуршлаг и соединить с отваром. Прибавить сахар, лимонку и довести до закипания.
Медленно всыпать манку, при непрерывном размешивании. Варить на слабом огне 15 минут. Затем массу остудить до 40 градусов, взбить до устойчивой пышной пены. Разложить по формам и охладить.
Диета при панкреатите во время обострения должна соблюдаться как можно тщательней. От этого зависит общее состояние пациента и приближает момент выздоровления. При значительном улучшении самочувствия, и если это разрешить лечащий врач, можно будет, постепенно вводит в рацион новые продукты.
Отзыв нашей читательницы – Ирины Кравцовой.
Недавно я прочитала статью, в которой рассказывается о натуральном эффективном средстве Монастырский чай от панкреатита. При помощи данного препарата можно навсегда избавиться от воспаления в поджелудочной железе. Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. С каждым днем я чувствовала улучшения. У меня прекратились приступы рвоты и боли, а за несколько месяцев я выздоровела полностью.
Читать статью.
Даже у вполне здорового человека может развиться панкреатит – к примеру, после инфекционной болезни, отравления или из-за нарушений работы печени. Заболевание может протекать с периодическими обострениями и стадиями ремиссии. Сегодня мы поговорим о том, какой должна быть диета при обострении панкреатита.
Панкреатит – это очень распространенное заболевание, которое часто является следствием неправильного питания, переедания, чрезмерного употребления спиртных напитков.

Когда приходится изменять свое питание? Чаще всего мы задумываемся об этом тогда, когда в нашем организме уже что-нибудь не так: лишний вес, нарушения обмена веществ, хронические заболевания. Диета в период обострения панкреатита просто необходима, ведь без неё вылечиться от заболевания практически невозможно.
При развитии панкреатита диета назначается минимум на 1 год. За этот промежуток времени пациент предоставляет возможность своей пищеварительной системе восстановиться и настроиться на нормальную работу.
Что же касается непосредственно острого периода заболевания, то в начальные двое-трое суток обострения употребление пищи полностью запрещается. В остром периоде чрезвычайно важно создать максимальный покой для системы пищеварения, и, в частности, для поджелудочной железы. Это время следует использовать для стабилизации расстройства обменных процессов, для нормализации выработки ферментов для пищеварения.
Повторимся, что принимать пищу в первые дни нельзя. Если пациенту хочется пить, можно утолить жажду небольшим количеством щелочной негазированной воды: Боржоми, Поляна квасова, Лужанская и пр. Щелочная вода способна подавлять секрецию желудочного сока, что позволит поджелудочной железе отдохнуть.
В последующие дни, в зависимости от состояния больного, пить разрешается все больше, постепенно переходя к жидкой и полужидкой щадящей пище.
При обострении хронического панкреатита назначают, как правило, углеводно-белковую диету. Жиры в рационе следует ограничить: они представляют большую нагрузку для поджелудочной железы и желчного пузыря. Разрешается лишь небольшое количество растительного масла.
Благодаря белковой пище происходит восстановление поврежденных тканей поджелудочной железы. Углеводы не запрещены, однако, если есть подозрения на развитие сахарного диабета, то легкоусвояемые углеводы не рекомендуют (простые сахара, джем, сладости).
Большое значение в восстановлении пищеварительной системы и укреплении иммунитета имеют витамины: витамин A, C, биофлавоноиды и группа B.
Суточное употребление соли следует резко ограничить (для снятия отечности воспаленной железы), по крайней мере, на 2-3 недели.
Необходимо наладить поступление в организм кальция, который способен укрепить сосудистые стенки и снизить их проницаемость.
При обострении хронического панкреатита следует перейти на жидкую и протертую пищу, которая подается в теплом виде, без соли, специй и приправ. На первых порах разрешены протертые супы, некислый кефир, жидкие крупяные каши на воде (овсянка, рис, манка), овощные пюре, взбитый нежирный творог, слабый чай без сахара.
Со временем меню расширяется: добавляются яичные белки, желе, нежирные мясные и рыбные блюда на пару, белый подсушенный хлеб.
Питаться необходимо дробным способом, чтобы не допускать переедания. Оптимально принимать пищу до 6 раз в день.
Запрещены обжаренные продукты, копченые, соленые, маринованные, консервированные блюда, а также жирное мясо и сало, жирная сметана, алкоголь, сдоба.
После исчезновения признаков острого панкреатита и восстановления функции поджелудочной железы диету прекращать ни в коем случае нельзя.
Диета после обострения панкреатита назначается, в первую очередь, для того, чтобы избежать повторного развития заболевания.
Пищу готовят в пароварке, отваривают или запекают в духовом шкафу с малым количеством жира.
Следует обратить внимание на такие продукты, которые рекомендуются при обострении панкреатита:
- белые сухари, подсушенные кусочки хлеба;
- овощные блюда в виде пюре или кремообразных супов;
- макаронные изделия;
- злаки (овсянка, манка, рис, перловка, гречка) в протертом состоянии;
- растительные масла;
- слизистые и крем-супы;
- маложирное мясо, желательно курица или кролик, можно телятину;
- маложирная рыба;
- молочная продукция (свежая и некислая);
- фрукты, очищенные от кожицы, запеченные или отварные;
- некислый компот, кисель, желе, свежевыжатые соки, разведенные пополам с водой;
- яичные белки;
- небольшое количество размоченных сухофруктов в молотом состоянии.
Не рекомендуется употреблять следующие продукты и блюда:
- свежая выпечка, сдоба;
- сало, жирные сорта мяса и рыбы;
- колбасные и копченые изделия;
- соленые и маринованные продукты;
- кислые продукты;
- животный жир;
- фасоль, горох, чечевицу;
- наваристые жирные бульоны, жирную сметану и сливки;
- блюда из капусты;
- твердый сыр;
- капуста, редиска, щавель;
- специи, соль;
- уксус, майонез, кетчуп, соусы;
- жареные продукты;
- конфеты, торты, пирожные, мороженое, шоколад;
- кофе, какао, газированные напитки;
- спиртные напитки.
Диета при обострении панкреатита предполагает пяти-шестиразовое питание малыми порциями. Ни в коем случае нельзя допускать переедания.
Не забывайте, что в первые дни обострения прием пищи вообще запрещен, можно пить лишь немного минеральной воды без газа. В дальнейшем рацион будет расширяться, и его пример мы вам приведем ниже.
Предлагаем приблизительно составленное меню на одну неделю. Вы можете самостоятельно планировать такое меню, используя продукты из разрешенного списка.
- Завтрак. Половина порции слизистого супа, 100 мл негазированной воды.
- Перекус. Печеное яблоко без кожуры.
- Обед. Половина порции картофельного пюре без сливочного масла и соли, молоко.
- Полдник. Кисель, сухарик.
- Ужин. Гречневая каша, слабый чай с молоком.
- Завтрак. Паровой омлет из белков, ромашковый чай.
- Перекус. Запеченная груша.
- Обед. Перетертый перловый суп, сухарик, компот.
- Полдник. Молочное желе.
- Ужин. Манная каша с сухофруктами, слабый чай.
- Завтрак. Овсянка с изюмом, шиповниковый чай.
- Перекус. Небольшой банан.
- Обед. Кусочек паровой рыбы с морковным пюре, компот.
- Полдник. Творог с небольшим количеством меда.
- Ужин. Рисовая каша на молоке, слабозаваренный чай.
- Завтрак. Творожная запеканка, зеленый чай.
- Перекус. Йогурт.
- Обед. Гречневая каша с паровой котлетой, компот.
- Полдник. Галетное печенье с молоком.
- Ужин. Вермишель с овощами, чай.
- Завтрак. Манный пудинг, чай с мятой.
- Перекус. Сухарик, кисель.
- Обед. Куриный бульон, морковная котлета, компот.
- Полдник. Фруктовый мусс.
- Ужин. Рыбная тефтелька с овощным пюре, слабозаваренный чай.
- Завтрак. Рисовая каша с фруктами, слабый чай.
- Перекус. Фруктовое желе.
- Обед. Суп из сельдерея, рыбная котлета, компот.
- Полдник. Чай с молоком, несоленый крекер.
- Ужин. Картофельные паровые зразы с куриным фаршем, некрепкий чай.
- Завтрак. Творожные шарики с вареньем, чай с молоком.
- Перекус. Яблочный мусс.
- Обед. Рыбное филе с гречневым гарниром, компот.
- Полдник. Овсяный кисель и сухарик.
- Ужин. Тушеные кабачки с паровой котлетой, слабый чай.
В конце каждого дня, перед отходом ко сну, рекомендуется выпить 100-150 мл свежего кефира или йогурта. В течение дня вместо хлеба следует использовать подсушенные сухарики, а чай заваривать некрепко и пить в теплом виде. Все блюда при употреблении не должны быть ни холодными, ни горячими. Теплые продукты усваиваются гораздо легче.
Нам потребуются: картофель, куриная грудка, морковь, зелень, луковица, растительное масло.
Куриную грудку отвариваем и пропускаем через мясорубку или блендер вместе с отварной морковкой и небольшой луковицей.
Картофель отвариваем и превращаем в пюре. Из пюре формируем кружок, в который вкладываем немного фарша, лепим шарик. Полученные шарики помещаем на полчаса в морозилку.
Застывшие шарики помещаем в пароварку или духовку. Если печем в духовке, то шарики следует выложить в форму, предварительно смазанную небольшим количеством растительного масла. Духовку разогреваем до 220 °C. При подаче посыпать зеленью.
Нам потребуется: немного растительного масла, одна морковка, одна луковица, вода (около 0,5 л), перловка – ½ стакана, один томат.
Наливаем в перловую крупу воду и варим 45 минут от момента закипания. После этого излишки воды сливаем, прибавляем каплю оливкового масла, оставляем под крышкой.
Порезанную луковичку припускаем со столовой ложкой растительного масла, прибавляем тертую морковь, нарезанный мелко томат, тушим около десяти минут на малом огне под крышкой.
Перловку пропускаем сквозь блендер, прибавляем тушеные овощи, смешиваем и оставляем под крышкой еще на 5-6 минут.
- Вареная колбаса по-домашнему
Возьмем: 700 г куриной грудки, 300 мл сметаны, 3 яичных белка, немного соли, по желанию – зелень.
Сырую грудку нарезаем и пропускаем через блендер до кашицеобразного состояния. Прибавляем белок, немного соли, при желании – зелень.
Заливаем в полученную массу охлажденную сметану и вымешиваем.
На пищевую пленку отделяем третью часть фарша, формируем колбасу, стянув края при помощи нитки. Таким образом, у нас должно получиться три колбаски.
В большой кастрюле кипятим воду, после закипания убавляем огонь (чтобы вода перестала кипеть, но её температура поддерживалась). В кастрюлю помещаем колбасу и прикладываем сверху блюдечком, чтобы те не всплыли. Отвариваем на протяжении часа. Далее вынимаем из кастрюли, охлаждаем, и лишь после этого убираем пленку. Нарезаем и подаем.
Пища человека, который болеет острым панкреатитом, должна быть максимально щадящая для пищеварения. Чтобы не раздражать слизистую пораженных органов, специалисты настоятельно рекомендуют первые несколько дней от момента обострения отказаться от пищи вообще. Согласно отзывам, многие пациенты отмечают, что ничего сложного в таком голодании нет, так как из-за болей и плохого самочувствия в первые дни заболевания аппетит все равно отсутствует.
Далее, по мере стабилизации состояния больного, можно начинать первые приемы пищи. Такая пища должна быть необильной, не горячей и не холодной, максимально измельченной или перетертой, чтобы по возможности снизить нагрузку и облегчить работу ЖКТ.
Начинать употребление пищи после голодания лучше со слизистых супов, жидких каш, слабых бульонов без специй. Со временем можно подключать нежирный протертый творог, свежие кисломолочные продукты, сухой белый хлеб.
Отзывы о диете при обострении панкреатита могут быть положительными лишь в том случае, если эта диета протекает без погрешностей в питании, с точным соблюдением всех рекомендаций. Острый панкреатит – серьезное заболевание, которое поспешит напомнить о себе, если диета будет соблюдаться неправильно.
Диета при обострении панкреатита зачастую становится основной диетой для пациентов, страдающих хроническим заболеванием поджелудочной железы. Однако если не переедать, не потакать вредным привычкам, строго соблюдать пищевые рекомендации, через некоторое время болезнь отступит, и функция поджелудочной железы восстановится максимально.
Резкие опоясывающие боли в верхней половине живота, отдающие в спину, снижение давления, учащенное сердцебиение, изнуряющая тошнота и рвота – все это симптомы воспаления поджелудочной железы, серьезного заболевания, больше известного как панкреатит. Дисфункция поджелудочной железы чревата неприятными последствиями, среди которых риск развития диабета и даже онкологические заболевания, поэтому проблему нельзя игнорировать.
«Скорой помощью» при обострении панкреатита должен стать постельный режим и полный покой, холодные компрессы на верхнюю часть живота, а также грамотно подобранная диета, которая позволит важному органу пищеварительной системы временно не синтезировать ферменты и немного «отдохнуть». Это поможет поджелудочной железе быстрее восстановить нормальное функционирование и вернуть больному хорошее самочувствие.

Что можно кушать при обострении панкреатита
Для облегчения общего состояния рекомендуется ступенчатая схема питания, которая делится на три этапа и включает в себя период голодания, постепенное введение в рацион определенных видов продуктов и плавный переход к полноценному питанию.
Главным принципом организации питания в первые дни «острого» периода является полный отказ от пищи. Больному разрешается пить только минеральную воду без газа (для подавления секреции желудочного сока), некрепкий чай или слабый отвар шиповника. Это обеспечит разгрузку желудочно-кишечного тракта и предотвратит развитие осложнений и прогрессирования воспалительного процесса.

Щадящая диета при остром панкреатите
Пока не будет устранена причина обострения, голодный период необходимо продолжать – зачастую для облегчения состояния необходимо 2-3 дня. В особо тяжелых случаях подобный способ питания следует продолжать от недели до месяца, но в таких ситуациях человеку необходима госпитализация и медикаментозная поддержка.

Диета при обострении хронического панкреатита
С улучшением состояния больного, когда симптомы заболевания начинают затухать, разрешается постепенно пополнять рацион питания определенными продуктами и напитками.
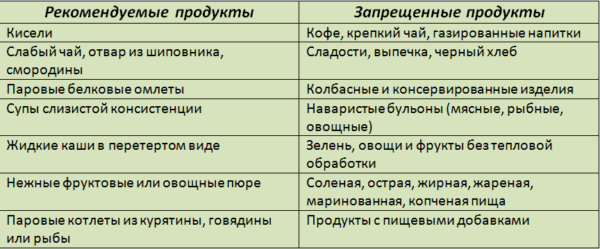
Разрешенные и запрещенные продукты при панкреатите
Подбирая меню, необходимо учесть несколько важных моментов:
- следует придерживаться принципа дробного питания (кушать небольшими порциями 5-7 раз в день в четко установленное время);
- не стоит кормить больного насильно (лучше немного сдвинуть временной график приема пищи до появления аппетита);
- не менее важный фактор риска – переедание (суточная норма пищи (учитывая выпитую жидкость) не должна превышать 2,5 кг);
- еду нужно подавать теплой или комнатной температуры;
- блюда могут быть сварены либо приготовлены на пару и должны иметь однородную консистенцию (можно протереть в блендере);
- пища должна быть обезжиренной, чтобы избежать функционального напряжения поджелудочной железы;
- количество калорий может варьироваться от 500-1000 ккал в день (в зависимости от общего состояния пациента и его физических нагрузок).

Как питаться при панкреатите
В приоритете молочные протертые супы, жидкие и полужидкие каши на воде, овощные пюре, кисели и компоты. В комплексе с медикаментозным лечением удается максимально быстро добиться положительной динамики в состоянии больного.
При снятии большинства симптомов заболевания можно расширить рамки рациона питания. Однако нельзя забывать, что диета должна способствовать разгрузке поджелудочной железы, а также уменьшению желудочной секреции. Пищу так же следует принимать небольшими порциями с интервалом не более 4 часов. Кроме того, в этот период рекомендуется подключить употребление фолиевой кислоты и витаминов A, B1, B2, B12, C, PP и K, но только после консультации с врачом.

Разрешённые продукты при панкреатите
Основное меню должно включать:
- нежирную рыбу и отварное мясо курицы, кролика, а также телятину и индейку;
- слизистые супы и жидкие каши в качестве гарнира (исключение составляют пшенная и перловка);
- молотые сухофрукты, размоченные водой (при минимальной калорийности в них много веществ, полезных для нормализации работы ЖКТ);
- картофель, свеклу, морковь, кабачок, тыкву, цветную капусту в отварном, запеченном или протертом виде;
- яичные белки;
- кефир и диетический творог;
- сухое печенье.

Разрешенные и запрещенные сыры при панкреатите
В качестве основных напитков лучше использовать минеральную воду (негазированную) или несладкий чай, а также сладкие компоты, желе, кисели и свежевыжатые соки, разведенные водой (в пропорции 1:1). Постепенно можно вводить свежие фрукты и овощи (кроме редьки, лука и чеснока). Главное, не заправлять их растительным маслом, сметаной или майонезом. Также допускается употребление хлеба.
Совет! Желательно кушать вчерашний хлеб, либо перед подачей на стол кусочки свежего подсушить в духовке.
Чтобы исключить переход острого панкреатита в хроническую стадию, необходимо составить список пищевых ограничений, избегая продуктов, стимулирующих активную работу поджелудочной железы, и учитывая индивидуальную непереносимость.

Запрещённые продукты при панкреатите
Из ежедневного рациона необходимо полностью удалить:
- жирную мясную пищу, сало и некоторые виды рыбы (кефаль, семгу, сома, карпа, палтуса), а также икру;
- свиной и бараний жир;
- ржаной хлеб;
- мясные субпродукты (колбасы, рулеты, сардельки, сосиски и так далее) и копчености;
- консервы, соления, маринады;
- острые специи, пряности и приправы;
- некоторые виды овощей (редьку, брюкву, редис, лук и чеснок, а также белокочанную капусту, грибы и бобовые с высоким содержанием грубой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- глазированные сырки и жирную сметану;
- газированные и кофейные напитки;
- изделия из шоколада, торты, пирожные, бисквиты, мармелад, карамель, леденцы и другие сладости.

Что запрещено есть в первую неделю после обострения панкреатита
Совет! От фаст-фуда (картофеля фри, хот-догов), чипсов, сухариков, соленых орешков лучше отказаться навсегда, чтобы избежать обострений заболевания.
Кроме того, следует ограничить употребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей). Спиртное может спровоцировать спазм сфинктера Одди (клапанного устройства, которое обеспечивает движение ферментов в кишечник и одновременно не дает выйти перевариваемой пище). После принятия «горячительного» клапан может своевременно не открыться, и пищеварительный сок будет заблокирован в протоках, что станет причиной острого приступа и неприятных последствий.

Список продуктов при панкреатите
Ориентировочное ежедневное меню при обострении панкреатита
Строгая диета не является приговором. Из разрешенных продуктов можно приготовить массу вкусных и полезных блюд. Перед тем, как составить сбалансированный рацион питания на каждый день необходимо посоветоваться с врачом и учесть все его рекомендации. Но если нет возможности обратиться к специалисту, облегчить этот процесс поможет ориентировочное меню, в котором собраны все необходимые продукты в допустимых дозах и указано рекомендованное время приема.





Совет! В процессе приготовления блюд пищу нельзя солить. Разрешается добавить в еду немного соли только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму потребуется время на восстановление после обострения, поэтому диету при панкреатите желательно соблюдать длительный период (от 6 до 12 месяцев), строго придерживаясь всех рекомендаций и советов врача.

Диета в первую неделю после обострения панкреатита
Приступ панкреатита не должен становиться преградой для позитивных эмоций. И если боли отступили, можно порадовать больного аппетитными деликатесами, приготовленными строго в рамках допустимых норм и объявленной диеты.

Полезные фрукты при панкреатите
Для этого пригодится несколько простых и интересных рецептов.
- Нежное куриное суфле (вареное мясо птицы смешать с белком и приготовить в форме на пару. При желании, курицу можно заменить телятиной).
- Аппетитная запеканка из вермишели (взять по 30 г вермишели, творога и молока; творог растереть с отварной вермишелью; ¼ яйца взбить с молоком; все смешать, по вкусу добавить сахар, выложить в форму и запечь).
- Клубничный десерт (смешать 1 взбитый белок с сахарной пудрой и ванилином; набирать ложкой и опускать в кипящую воду, формируя шарики; украсить ими густой клубничный кисель, разлитый по бокалам).
- Зразы из филе судака (400 г рыбного филе пропустить через мясорубку; 100 г белого батона размочить в 0,5 ст. молока, отжать, растереть и добавить взбитый белок; все смешать в однородную массу, слегка присолить; с помощью ложки сформировать зразы и опустить в кипящую воду на 15-20 минут).

Лечебное меню при панкреатите
Пользуясь списком разрешенных и запрещенных продуктов, можно пополнить копилку рецептов собственными находками. Благодаря кулинарным экспериментам, пациент сможет не только утолить аппетит, но и получить массу положительных эмоций, что немаловажно для успешного результата курса лечения.
Диета является основой комплексного лечения панкреатита, и строгое ее соблюдение позволяет быстрее справиться с недугом. Малейшие отступления от выбранного курса могут негативно повлиять на результат терапии, ведь каждое обострение приводит к появлению соединительных рубцов в зонах воспаления, поэтому железистой ткани, нормально выполняющей свою функцию, в поджелудочной железе остается все меньше. Как следствие, снижается выработка ферментов, и нарушаются пищеварительные процессы.
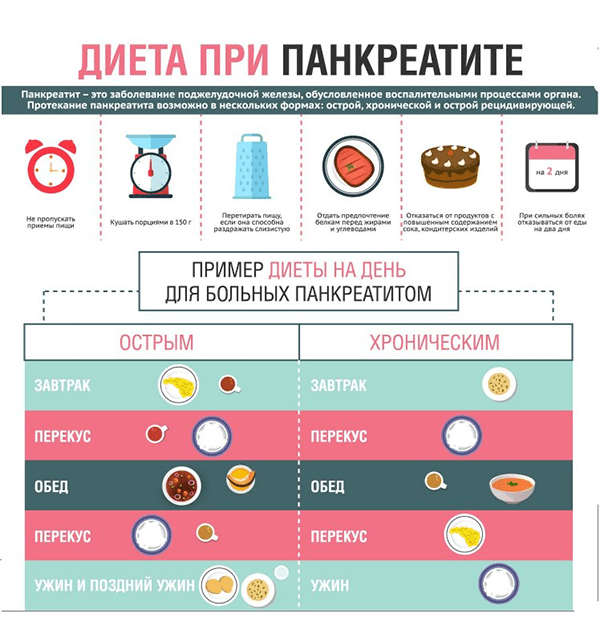
Диета при хроническом и остром панкреатите
Кроме пищевых ограничений, успех реабилитации во многом зависит от образа жизни пациента, разумной физической активности и отказа от вредных привычек. Это позитивно скажется не только на деятельности поджелудочной железы, но и на работе всех функций организма, а главное, позволит избежать повторных приступов.
Берегите себя и будьте здоровы!
