Самое полное освещение темы: «диета при обострении язвы двенадцатиперстной кишки» с детальным разбором и рекомендациями от профессионального диетолога.
Диета при язве желудка и двенадцатиперстной кишки в период обострения

Язвенная болезнь желудка и двенадцатиперстной кишки возникает при нарушении защитного слоя в слизистых оболочках и проникновении бактерии H.Pylori. К возникновению язвы предрасполагают стрессы, неправильное питание, курение и алкоголизм. Играет роль также генетическая предрасположенность.
При этой патологии усиленно выделяется желудочный сок. Кислота разрушает незащищенный участок слизистой оболочки. Формируется язвенный дефект.
Язвенная болезнь характеризуется периодичностью. Периоды обострения и стадия ремиссии чередуются. Для успешного лечения необходима диета при обострении язвы.
Симптомы, лечение, диета при обострении язвенной болезни
При обострении язвы желудка и двенадцатиперстной кишки больных беспокоят такие симптомы:
- Острая боль, связанная с едой: ранние боли, начинаются через 45-60 минут после приема пищи, они усиливаются в течение часа, а когда пища покидает желудок, боль стихает. Поздняя боль ощущается через 2 часа после еды, бывают также «голодные», ночные боли.
- Тошнота, приступы рвоты.
- Изжога.
- Отрыжка.
- Аппетит чаще повышен.
- Запоры.
Для лечения больным назначают:
- Стационарное или амбулаторное лечение.
- Лекарственные препараты, понижающие кислотность и блокирующие выделение желудочного сока, обезболивающие, стимуляторы заживления.
- Диету при язве желудка и двенадцатиперстной кишки в период обострения.
Назначение диетического питания при обострении язвы помогает нормализовать пищеварение, снизить выделение желудочного сока, защитить слизистую оболочку от разрушения и обеспечить организм питательными веществами для восстановления.
Диетотерапия язвенной болезни желудка и 12-перстной кишки основана на таких правилах:
- Соблюдение ритма питания: пищу нужно принимать каждые четыре часа порциями по 300 г.
- Вся подаваемая еда должна быть теплая.
- Соль нужно уменьшить до 8 г.
- Способ приготовления – отваривание.
- Пища измельчается.
- Исключение механических раздражителей: грубой растительной клетчатки, незрелых фруктов и ягод, хрящей, сухожилий мяса, рыбы и кожи птицы.
- Достаточное количество белка из нежирных продуктов.
- Жиры животные ограничены, в готовые блюда разрешено добавлять растительное масло или немного сливочного.
- Обязательное включение в меню продуктов с витаминами: источником аскорбиновой кислоты является отвар из шиповника; витамины группы В поступают с крупами; каротин и витамин А с морковью, сливками, яичным желтком.
Для больных с обострением язвы лечебное питание начинают с диеты № 1а по Певзнеру. Ее рекомендуют соблюдать десять дней или до исчезновения острой боли, рвоты, изжоги. Затем диетический рацион немного расширяется, и больные получают питание по правилам диеты № 1б. В стадии стихающего обострения и в период выздоровления рекомендуется стол № 1.
Диетическое питание в первую декаду обострения должно быть предельно щадящим. Допускается отваривание, и также приготовление на пару. Вся пища протертая, полужидкая или пюре. Калорийность – 1800 кКал, соли 6 г, воды 1,5 литра, порции по 300 г, прием пищи дробный – 7 раз.
В меню должны быть только продукты, которые слабо влияют на выделение соляной кислоты в желудке. Таким свойством обладают:
- Рисовый, манный, овсяный суп со сливками, сливочным или растительным маслом. Используются также перемолотые крупы или хлопья для диетического или детского питания.
- Мясо варят на пару в виде суфле. Можно готовить из говядины или телятины, курицы, кролика, свинины без жира.
- Рыбу можно отварную, паровую, протертую, в виде рыбного суфле. Используется треска, навага и щука, хек, ледяная, судак.
- Молоко можно 3% жирности, творог свежий и некислый, сливки. Можно в чай или каши добавлять сгущенное молоко или сливки.
- Каши протертые, жидкие из риса или манки, овсяной и гречневой крупы, хлопьев, муки. В кашу при приготовлении можно добавлять сливки или молоко.
- Омлет паровой, яйца всмятку.
- Щелочные минеральные воды.
- Из напитков рекомендуются сладкие соки, кисель из спелых фруктов, слабый чай со сливками или молоком.
Все продукты, которые раздражают желудок или кишечник из меню при обострении язвенной болезни исключаются:
- Бульоны из грибов, мяса, птицы, рыбы.
- Все консервированные продукты.
- Жареные и тушеные рыба или мясо.
- Соления, копченые и маринованные продукты.
- Хлеб, мучные изделия.
- Газированные напитки, пакетированные кислые соки.
- Алкоголь.
- Крепкий чай и кофе.
- Овощи.
Меню диеты №1а на день может быть таким:
Завтрак в 7-30: каша из манки на молоке с маслом, чай слабый со сливками.
Перекус в 11 часов: яблоки запеченные, протертые.
Обед в 13-30: овсяный суп из хлопьев, суфле из судака, отвар шиповника.
Полдник в 16 -30: молочный кисель и протертый творог.
Ужин в 18-30: омлет на пару, желе из отвара кураги.
Перед сном в 21-00: молоко.
Чтобы приготовить отвар шиповника в половину литра кипятка нужно всыпать две ложки измельченных ягод. Готовить 15 минут. Пить теплый процеженный отвар по 100 мл.
Во второй декаде обычно больным становится легче, боль уменьшается, расширяется активность и пищевой рацион. В дополнение к пищевым продуктам, которые были разрешены в первые дни, можно включить в меню:
- Белые сухари – 100 г.
- Из мясного или рыбного фарша готовят кнели на пару, фрикадельки или паровые тефтели.
- Пюре из тыквы, картофеля, моркови и свеклы.
Меню диеты № 1б на день:
Завтрак в 7-30: овсяная каша молочная с печеным яблоком, шиповника отвар.
Перекус в 10-30: каша из тыквы с рисом и сливками, кисель из отвара сухофруктов.
Обед в 13-30: картофельный суп с манкой и сухариками, котлеты паровые из кролика.
Полдник в 16-30: яйцо всмятку, суфле из кабачка, слабый чай.
Ужин в 18-30: кнели из трески, пюре картофельное, разбавленный яблочный сок.
Перед сном в 21-00: кисель молочный.
Диета при затихании воспалительного процесса и в фазе рубцевания более полноценная. Калорийность рациона диеты № 1 – 2900 кКал. Объем выпиваемой воды 1500 мл. Частота приемов пищи рекомендуется не меньше шести. Перед сном пьют молоко или сливки. Продукты в отварном виде вначале протертые, затем можно питаться отваренными целыми или нарезанными.
При стихании обострения можно использовать в лечебном питании:
- Подсушенный хлеб из белой муки, сухой бисквит или галетное печенье.
- Вегетарианские супы с разваренными крупами и овощами. Можно готовить на отваре отрубей.
- Из мясного или рыбного фарша нежирных сортов готовят на пару или запекают без корочки тефтели, котлеты, кнели. Из отварного мяса разрешен бефстроганов, можно есть печень и язык.
- Из пресного творога готовят сырники, суфле и ленивые вареники, пудинги. Разрешаются сметана, молоко, сливки.
- Каши можно готовить из всех круп, за исключением пшена и перловой крупы. Крупы должны быть хорошо разварены или вязкие. Из них делают пудинги, крупяные котлеты на пару, суфле. Допускаются в меню отварные макароны и вермишель.
- Из картофеля, тыквы, цветной капусты, кабачков готовят пюре и рагу. Ограничено можно использовать отварной молодой зеленый горошек и свеклу. В день можно 100 г помидоров. Рекомендуется морковный и свекольный сок.
- Фрукты используются в отваренном и запеченном виде, протертые. С ними готовят компоты, желе и муссы, кисель. Фрукты должны быть сладкими и спелыми, без кожуры.
- Мед, варенье и джем.
- Соусы готовят из молока и сметаны, фруктов. В блюда можно добавить масло растительное или сливочное.
Из диеты в период рубцевания язвы исключают:
- Свежий, ржаной и с отрубями хлеб и сдобную выпечку.
- Бульоны из рыбы, мяса и грибов.
- Жирное мясо, мозги, почки.
- Утку и гуся.
- Печень трески, ставриду, жирную сельдь.
- Любые консервы, соления и квашеные овощи.
- Острые и соленые блюда.
- Копченые и вяленые продукты.
- Бобовые.
- Соусы – майонез, кетчуп, томатный, аджику, хрен, горчицу.
- Уксус и перец.
- Капусту листовую и кольраби, редьку, редис и дайкон.
- Шпинат, рукколу и щавель.
- Лук, чеснок, грибы, огурцы.
- Мороженое.
- Шоколад и какао.
С учетом рекомендованных и запрещенных продуктов, можно составить такое ориентировочное меню на день:
Завтрак в 7-30: каша гречневая протертая с молоком, сливочным маслом, чай с молоком.
Перекус в 10-30: протертый творог с малиновым желе, компот.
Обед в 13-30: вермишелевый суп с цветной капустой и сметаной, котлеты из курицы с рисовой кашей.
Полдник в 16-30: яйцо всмятку хлеб подсушенный, адыгейский сыр, кисель.
Ужин в 18-30: паровые тефтели из щуки, картофельное пюре, отвар шиповника.
Перед сном в 21-00: стакан молока и сухари.
При болезнях пищеварительной системы для снижения воспалительного процесса наряду с диетическим питанием и традиционным лечением с успехом применяются средства народной медицины. О самых эффективных способах можно узнать из видео ниже.

Описание актуально на 19.11.2017
- Эффективность: лечебный эффект через 3 недели
- Сроки: четыре месяца и более
- Стоимость продуктов: 1500-1600 руб. в неделю
Язвенная болезнь — хроническое заболевание, проявлением которого является рецидивирующая язва. Язвенная болезнь желудка и двенадцатиперстной кишки возникает на фоне дисбаланса между факторами агрессии, которыми являются Helicobacter pylori и кислотно-пептическое состояние, и факторами защиты — слизь 12-перстной кишки и желудка и способность слизистой к репарации. Сегодня мы коснемся язвенной болезни двенадцатиперстной кишки и особенностей питания в разные периоды болезни.
При типичном варианте язва локализуется на задней или передней стенке ДПК и чаще в луковице (это ближайший к желудку отдел 12-перстной кишки). Функционально эта часть связана с поступлением кислого желудочного содержимого, которое приобретает здесь щелочную реакцию. Дуоденальные железы производят ощелачивающий секрет, и в норме желудочная кислота нейтрализуется. На процесс ощелачивания влияет также желчь и панкреатический сок (желчный проток и панкреатический открываются в луковицу).
Причинами язвенной болезни 12-перстной кишки являются:
- инфекционный возбудитель Helicobacter pylori, который выявляется у 70-80% больных;
- нарушение питание (употребление жареной и жирной пищи, фастфуда, голодные диеты, употребление алкоголя и чрезмерно острых блюд);
- длительные стрессовые ситуации, которые при язве луковицы вызывают срыв нервной регуляции ее функции (нарушается выделение защитной слизи).
В силу этих причин нарушается секреторная функция двенадцатиперстной кишки и снижается ее защитный барьер, поддерживается постоянное раздражение слизистой, приводящее в итоге к язвенному дефекту.
Основная жалоба при этом заболевании — боль. Ее интенсивность зависит от состояния нервной системы, возраста и индивидуальной чувствительности пациента к боли. Боль принимает ночной и «голодный» характер и значительно уменьшается при приеме пищи. Отмечается характерный ритм боли: голод-боль-прием пищи-безболевой промежуток-голод-снова боль.
Характерны также диспептические расстройства — изжога, рвота, тошнота отрыжка. С увеличением продолжительности заболевания количество этих симптомов возрастает. У части больных может быть снижен аппетит и нередко отмечается склонность к запорам или диарее.
Лечение направлено на устранение факторов агрессии и включает:
- подавление желудочной секреции;
- антихеликобактерную терапию;
- коррекцию психоневрологического статуса пациента;
- стимуляцию репаративных процессов в слизистой.
С целью подавления секреции назначаются Н2-блокаторы (циметидин, ранитидин, фамотидин), которые в последнее время все реже применяются, поскольку не полностью блокируют синтез кислоты. На смену им пришли блокаторы протонного насоса, которые эффективнее Н2-блокаторов в 3-10 раз. Эпоха ИПП начиналась с Омепразола, позже эта группа пополнилась Ланзопразолом, Пантопразолом, Париетом (рабепразол) и Эзомепразолом.
Для антихеликобактерной терапии разработаны эффективные схемы — 3-компонентная и четырехкомпонентная, назначаемые на 7 дней. Ввиду риска развития дисбиотических изменений в кишечнике, параллельно включают пробиотики (Бифиформ, Линекс).
Нормализация вегетативного тонуса достигается приемом Атаракса, Адаптола или Грандаксина. В результате восстанавливается вегетативная реактивность, которая обеспечивает адекватный ответ организма на раздражители извне. Вследствие восстановления психовегетативного равновесия отмечается ускорение рубцевания язв.
Среди средств, усиливающих репаративные процессы, можно назвать Гастритол, в который включены растительные компоненты, способствующие скорейшему восстановлению повреждений слизистой. Далее решается вопрос поддерживающей терапии. При множественных язвах продолжают прием Де-нола и ИПП до трех недель. При сопутствующей гастроэзофагальной рефлюксной болезни длительность приема антисекреторных препаратов увеличивается до 6-8 недель.
Нарушение режима питания и употребление пищи, раздражающей слизистую, является одной из причин язвенной болезни, поэтому лечебное питание является важной составляющей лечения. Диета при язве двенадцатиперстной кишки направлена на устранение боли и диспепсических явлений. Лечебное питание при язвенной болезни должно способствовать снижению кислотного фактора, активность которого чаще всего повышена, и стимулировать заживления язвы.
На любой стадии заболевания исключаются (в той или иной мере) стимуляторы секреции и раздражители слизистой. Прием пищи небольшими порциями воздействует щадяще на слизистую и уменьшает воспаление 12-ти перстной кишки. Регулярное и дробное питание значительно облегчает переваривание и усвоение продуктов.
В разные периоды заболевания (обострение, нестойкая ремиссия, стойкая ремиссия) диета отличается и последовательно могут назначаться столы:
- №1А с максимальным ограничением всех видов воздействия на слизистую;
- №1Б с нерезким ограничением всех видов агрессии на желудок, средние сроки лечения до двух недель;
- №1 с умеренным щажением желудка.
Сроки назначения данных диет зависят от состояния больного и выраженности болевого и диспепсического синдрома. Последовательное назначение столов с постепенным расширением продуктов и разными способами их приготовления подготавливает органы ЖКТ к переходу на общий стол.
Какая диета используется при обострении заболевания? Это зависит от выраженности обострения. При сильных болях показана Диета 1А, которая максимально ограничивает все факторы воздействия (механические, химические и термические). Рацион включает теплые, протертые блюда, консистенция которых жидкая, но по мере стихания процесса доводится до кашицеобразной. Употребляются продукты, обладающие слабым сокогонным действием (молоко, яйца, протертые каши на молоке, отварная рыба и мясо в различных формах приготовления). Данное диетическое питание назначается на период выраженного обострения — 7-10 дней.
- Рекомендуется шестиразовое питание с ограничением объема порций.
- Пищу готовят в жидком или желеобразном виде, что максимально щадит слизистую, способствует репарации язвы.
- Супы только слизистые (на воде или молоке), приготовленные из овсяной, манной круп или риса. Слизистые супы — это отвары, полученные при варке круп, которые процеживают, а крупу удаляют. Готовый суп можно немного посолить и добавить в него сливочное масло. Такой вид супов можно готовить из муки смолотых круп.
- Мясные, куриные рыбные блюда в виде пюре или парового суфле. Для приготовления выбирают нежирные сорта мяса и рыбы, очищенные от кожи и сухожилий и несколько раз пропускают через мясорубку.
- Каши из гречневой, рисовой и овсяной крупы. Они хорошо развариваются, протираются и разводятся до жидкого состояния водой (молоком). Сливочное масло в небольшом количестве добавляют в готовую кашу.
- Молоко, кальцинированный творог, молочный кисель и сливки (в супы). Цельное молоко — 4 стакана в день.
- Яйца всмятку или паровой омлет. Ежедневно больной может съедать 2 яйца.
- Кисели и желе из сладких ягод, ягодные и фруктовые соки, разведенные кипяченой водой с добавлением сахара или меда. Можно пить некрепкий чай (с молоком, сливками), настои шиповника и отвар пшеничных отрубей.
Стол №1А предусматривает исключение в рационе возбудителей секреции и раздражителей слизистой: любых бульонов, кислых напитков и соков, кисломолочных напитков, любых овощей, грубых каш и хлеба.
Пища должна быть легкой и хорошо перевариваемой, поэтому не разрешены грибы, жесткое мясо с сухожилиями, кожа птицы и рыбы. Не допускается употребление чрезмерно холодных и горячих блюд. Поскольку резкие температуры пищи неблагоприятно воздействует на слизистую и замедляют процессы регенерации слизистой.
Через неделю, по мере улучшения состояния, больной может переводиться на Стол №1Б. Этот стол менее резкого ограничения и в нем постепенно увеличивается содержание пищевых веществ и калорийности. Способы приготовления и основной перечень продуктов остается таким же, но добавляется подсушенный пшеничный хлеб, овощное и фруктовые пюре (можно для детского питания). На смену слизистых супов — протертые, а из мяса и рыбы можно делать кнели, пюре и котлеты.
В период выздоровления после обострения, а также при невыраженном обострении больным назначается умеренно щадящее и физиологически полноценное питание — Стол №1. Раньше существовали рекомендации по длительному пребыванию больного (до полугода) на этой лечебной диете. Однако при хорошем самочувствии сроки пребывания на Диете №1 сокращают до 2-3 месяцев.
Отсутствие в пище сильных раздражителей (мясной, грибной бульон, уха, крепкий чай, жареные блюда, кофе, газированные напитки, маринады, горчица, алкоголь) создает условия для успешного лечения и длительного безрецидивного периода.
Рацион расширяется за счет не протертой пищи и добавляются сырые овощи и фрукты (сладкие сливы, яблоки, абрикосы, персики, нектарин, из овощей — помидоры). При проведении противорецидивного лечения в осенне–весенний периоды следует вновь перейти на щадящее питание на 2-4 недели (сначала Стол № 1Б, а потом № 1).
Прободная язва (образование сквозного дефекта в стенке двенадцатиперстной кишки) — одно из самых опасных осложнений, так как содержимое кишки попадает в брюшную полость и вызывает перитонит. Это состояние относится к неотложным и показано оперативное вмешательство. В большинстве случаев проводится ушивание прободной язвы.
После операции прободной язвы питание очень щадящее, блюда готовятся на пару без масла и соли. К минимуму сведены блюда с большим содержанием углеводов, ограничивается прием жидкости и объем порций.
- первые двое-трое суток — голод;
- с четвертого дня разрешен отвар из шиповника, некрепкий чай, фруктовые кисели с небольшим количеством сахара;
- с пятого дня вводится протертая жидкая рисовая или овсяная каша, протертый овощной суп, яйца всмятку;
- с седьмого дня — овощное пюре, суфле и котлеты из курицы и отварная измельченная рыба.
Собственно, это рацион Столов №1А и №1Б, сроки выполнения которых строго индивидуальны и зависят от состояния послеоперационного больного. Спустя 10-14 дней больного переводят на диетический Стол № 1, о котором будет сказано ниже. Употреблять продукты нужно только в теплом виде, так как холодные блюда длительно перевариваются, а горячие — раздражают слизистую. Уменьшается объем потребляемой пищи. Рекомендуется частое питание до 5-6 раз в день. Основные приемы приготовления пищи — варка, тушение.
Поскольку язва желудка и двенадцатиперстной кишки имеет тенденцию к сезонным обострениям, в весенне-осенний период особое внимание нужно уделять питанию. В этот период лучше отказаться от блюд, провоцирующих обострение (острые, копченые, жареные во фритюре) и перейти на легкую пищу, не раздражающую слизистую. Важно соблюдать режим питания и не допускать больших перерывов между приемами пищи.
Диета при язве желудка и двенадцатиперстной кишки основывается на одних принципах. Наиболее подходящими диетами в осенне–весенний периоды, в зависимости от выраженности обострения, являются №1Б или №1. Возможно, в этот период врач назначит вам прием лекарственных препаратов, хотя от профилактического противорецидивного лечения сейчас отходят. Больным лучше вести дневник наблюдений и отмечать факторы, провоцирующие обострения (стресс на работе, экзамены, погрешности в питании и прочее).
Диета при язве 12 перстной кишки включает:
Правильное питание при язве двенадцатиперстной кишки

Добрый день, дорогие читатели!
Сегодня я хочу поделиться принципами диеты для людей, страдающих язвой двенадцатиперстной кишки. Соблюдая диету, мы сможем облегчить боли в животе и нормализовать работу желудка. Правильно подобранная диета – залог успешного и эффективного лечения.
Что происходит с организмом при язве двенадцатиперстной кишки?
Язва зарождается от вредной бактерии Helicobacter pylori. Микроб, появившись в организме, начинает откладывать продукты жизнедеятельности, которые, в свою очередь, разъедают ткани желудка и кишечника.

При заболевании больше всего ноет верхняя часть живота. Боли усиливаются при голодном желудке – иногда заболевшему хочется что-то съесть, после чего болевые ощущения ослабевают. Соответственно, аппетит у человека, страдающего язвой двендцатиперстной кишки, повышен.
Язва обостряется по наступлению весны или осени. Частым спутником язвы является сильная изжога и тошнота.
Важно! Иногда болезнь протекает без характерных симптомов.
Микроб развивается в организме по следующим причинам:
- Стрессовые ситуации, нервозность. Когда мы нервничаем, желудку приходится оставаться без прежнего полноценного питания. В поисках еды он начинает переваривать свои стенки, в результате чего появляется язвенное заболевание.
- Генетическая предрасположенность. Часто язва передается по наследственности.
- Вредные привычки. Алкоголь и сигареты нарушают нормальный обмен веществ и ухудшают защитные свойства слизистой оболочки нашего желудка. Если проблемы с желудком уже выявлены, то следует избавиться от вредных привычек.
- Неправильный прием лекарственных средств.
- Вредная пища. К этому пункту относится злоупотребление фаст фудом и другой острой, жирной пищей.
Теперь вы знаете, что такое язва и выяснили для себя причину ее появления. Как же восстановить свое здоровье и вылечиться от болезни?
Правильное питание при язве двенадцатиперстной кишки

Язва – хитрая болезнь. Ее нельзя вылечить, используя только медикаментозные средства. Не изменив свой рацион питания, вы обрекаете себя на долгую продолжительность болезни. Лечебное питание при язве позволит снять раздражение в области желудка и быстро вылечиться.
Я расскажу вам, что представляет собой диета при язве двенадцатиперстной кишки.
- Питайтесь через каждые три или четыре часа в маленьких порциях. Ваш желудок не будет переполнен и сможет переваривать пищу вовремя.
- Примерное количество приемов пищи в день – 6 раз.
- Принимайте в пищу перетертую еду и удаляйте жесткую кожицу с фруктов. Не допускается прием крупных кусков пищи, – желудку будет сложно их переварить.
- Соки рекомендую разводить водой, а сахар – заместить медом. Мед считается мягким продуктом, который помогает вылечиться от язвы.
- Следите за температурой вашей пищи.
- Лечебное питание при язве запрещает употреблять слишком горячие или холодные продукты. Меньше солите еду.
- Максимальная доза соли для больных язвой – 10 г на день.
- Включайте в свой рацион больше витаминов и полезных минеральных веществ. Диета длится от десяти до двенадцати дней.
- Рекомендуется отваривать пищу или готовить ее на пару. Энергетическая ценность пищи должна составлять примерно 3000 килокалорий на день.
- Добавляйте в пищу сливочное и растительное масло. Масла, как и животные жиры, обеспечивают более быстрое заживление язвы кишки.
Совет!О том как правильно выбирать сливочное масло читайте в этой статье
Разрешенные и запрещенные продукты при язве двенадцатиперстной кишки.

Ваш рацион должны составлять продукты питания, которые позволяют желудку вырабатывать соляную кислоту в меньших дозах.
- Молочная продукция: молоко, сливки, кефир, некислые творог и сметана. Для больных язвой коровье молоко является одним из полезнейших продуктов. Оно содержит в себе массу необходимых полезных веществ. Если вы не любите молоко, то старайтесь добавлять его в кофе или чай или же пить небольшими частями.
- Хлеб. Характерные особенности: это должен быть подсушенный или зачерствевший хлеб, сухарики, несдобная выпечка.
- Овощи и вегетарианские супы. К употреблению рекомендуется картофель, морковка, тыква, кабачок, некислые помидоры.
- Ягоды без жесткой оболочки: земляника, клубника и другие. Так же, разрешаются различные сладкие фруктово-ягодные компоты и кисели, муссы и желе. Из сладостей можно кушать зефир и пастилу на основе фруктов.
- Из жидкостей разрешается негазированная вода, некислые соки, разведенные водой, и отвар шиповника или отвар пшеничных отрубей. Данные отвары оказывают целебное действие и лечат желудок.
- Нежирные мясо и рыба. Куриное, говяжье, кроличье мясо – сваренное или на пару. Речная нежирная рыба – сваренная или на пару.
- Куриные яйца всмятку; омлет, приготовленный на пару. Каши из мягких круп, сваренные на молоке или воде: рис, овсянка, гречка, манка.
Исключаем продукты, в особенности повышающие выделение соляной кислоты.
- Из напитков исключите алкоголь и газировку, квас и крепкий кофе.
- Острые блюда и заправки: хрен, горчица, различные соусы, консервы, заправки и острые консервации, копчености.
- Жирные разновидности рыбы и мяса, бульоны из них на суп.
- Ржаной хлеб, сдобная или слоеная выпечка.
- Мороженое, шоколадные изделия.
- Бобовые. Каши из «твердых» круп: пшено, перловка, кукуруза. Жесткая кожица на ягодах и фруктах запрещена для употребления.
Диета при язве двенадцатиперстной кишки. Примерное меню.
ДИЕТА НОМЕР 1 (лечебное питание при язве для людей с сильными болями в желудке — лечебный стол №1а).
Питание при язве двенадцатиперстной кишки: принципы диеты и рекомендации
Язва двенадцатиперстной кишки — коварное заболевание, вносящее в жизнь пациента ограничения. Чтобы избежать ухудшения состояния, потребуется правильно питаться. Какой диеты необходимо придерживаться? Как составить рацион с учётом характера болезни?
Язва двенадцатиперстной кишки: для чего нужна диета и поможет ли она зарубцеваться тканям
Язва двенадцатиперстной кишки — сложное заболевание, приводящее к повреждению слизистой оболочки органа. На формирование болезни влияет множество факторов:
- вредная деятельность бактерии Helicobacter Pylori;
- эмоциональные расстройства, стрессы;
- неправильное питание, приводящее к повреждению слизистой оболочки кишки;
- вредные привычки, являющиеся раздражающими факторами;
- бесконтрольный приём некоторых лекарств, например, нестероидных противовоспалительных средств (Нурофен, Ибупрофен).
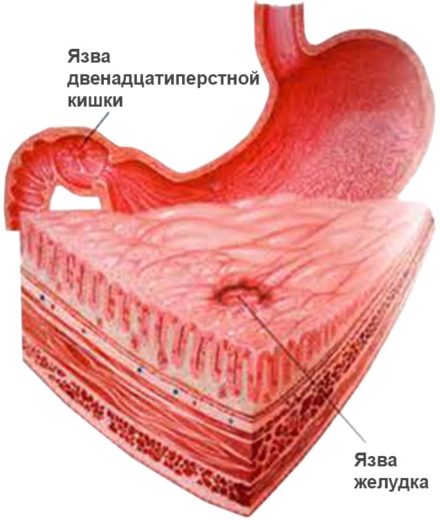
Язва двенадцатиперстной кишки — патологическое состояние, характеризующееся повреждением слизистой оболочки
Указанные факторы усиливают выработку кислот, которые агрессивно воздействуют на слои двенадцатиперстной кишки и повреждают их. В результате у больного возникают симптомы:
- неприятные ощущения с правой стороны ниже пупка в виде резкой боли, в некоторых случаях распространяющейся в область спины;
- изжога после приёма пищи;
- тошнота;
- вздутие живота.
Болезненные ощущения, возникающие при язве двенадцатиперстной кишки, нередко имеют зависимость от времени дня и сезона. Например, некоторые пациенты сталкиваются с усилением болевого синдрома ночью, а стадии обострения характерны для весенне-осеннего периода.
Диета является одним из методов, позволяющих избежать обострения болезни и ухудшения самочувствия пациента. Благодаря правильному питанию достигаются следующие результаты:
- уменьшается число рецидивов;
- улучшается процесс заживления слизистой оболочки двенадцатиперстной кишки;
- восстанавливается микрофлора;
- снижается вероятность повреждения воспалённых участков;
- нормализуется уровень выработки кислоты.
Режим питания в период обострения: особенности столов №1а, №1б
Во время обострения язвенной болезни двенадцатиперстной кишки используется диета стол №1а, которая имеет следующие особенности:
- дробный приём пищи — 5–6 раз в день;
- ограниченное потребление соли — 3–6 г в сутки;
- дневная масса рациона — не более 2,5 кг.
Больной принимает пищу маленькими порциями в строго отведённое время. Потребуется контролировать и иные показатели, например, содержание жиров, белков и углеводов:
Кисель из фруктов и ягод, супы, диетические котлеты, отвар шиповника и другие блюда в стадии обострения
Диета назначается в первые 10–12 дней с момента начала стадии обострения. В этот период можно употреблять:
- кисель из фруктов и ягод;
- супы (только слизистые) из круп: рисовой, овсяной или манной;
- паровое суфле (не более 1 раза в день) из нежирных сортов мяса: курица, говядина;
- сливки;
- омлеты, приготовленные на пару.
В качестве напитка разрешён отвар из шиповника слабой концентрации.
В последующие 10–12 дней назначается стол №1б, который имеет отличия от предыдущей диеты. В рацион вводятся следующие продукты:
- фрикадельки или котлеты из диетического мяса или рыбы;
- измельчённые каши;
- белый хлеб из муки высшего сорта, но не более 100 г в сутки.
Правильное питание в период ремиссии: что можно и нельзя, как готовить еду
Во время ремиссии больному назначается стол №1. За день необходимо употреблять:
- белки — 400 г;
- углеводы — 90 г;
- жиры — 90 г;
- жидкость — не менее 1,5 л.
Диета имеет и другие особенности:
- количество соли — не более 10 г в день;
- дневная масса рациона — не более 3 кг;
- приготовление блюд на пару или с помощью варки;
- пища подаётся в измельчённом виде.
Стол №1 вводится через 20–24 дня после начала стадии обострения и с учётом состояния больного.
Диетическое питание после операции: подсохший хлеб, омлет, мясо на пару и другие продукты
Хирургическая диета назначается после проведённых вмешательств — на 4–5 день пребывания больного в условиях стационара. Пациенту разрешены следующие блюда:
- некрепкий чай;
- белый хлеб (подсохший);
- желе;
- кисель на крахмале;
- овощной бульон;
- паровые омлеты;
- диетическое мясо, приготовленное на пару.
Супы, вторые блюда и другие продукты: что можно и что нельзя — таблица
- супы: овощной, молочный, куриный;
- сливочное масло (в небольшом количестве);
- ягоды: чёрная смородина, клубника, черника, слива (без кожуры), малина;
- крупы (каши на молоке или воде): овсяная, гречневая;
- бананы (не более трёх в день);
- чайный гриб (с разрешения врача);
- брокколи;
- вареники с картошкой в небольших количествах во время ремиссии;
- соевый соус (в период ремиссии и в небольших количествах);
- соки из свежих овощей: капусты, тыквы, моркови, томата;
- холодец без специй и приправ — в период стойкой ремиссии;
- отварное нежирное мясо;
- имбирь (в небольших количествах);
- зефир и мармелад;
- хурма (только во время ремиссии);
- оливковое масло;
- цикорий (только с разрешения врача);
- минеральная вода;
- овощи: огурцы, свёкла (только в период ремиссии);
- зелёный чай, но некрепкий;
- обезжиренная молочная продукция;
- сыр с низкими показателями жирности;
- мёд;
- какао;
- финики (без кожицы и в небольшом количестве);
- овёс;
- отвар шиповника;
- тушёные или варёные грибы (при ремиссии);
- чернослив (только в период ремиссии);
- чечевица;
- замороженные овощи и фрукты, не вызывающие дискомфорта и газоотделения: яблоки, груши;
- варёные яйца: куриные, перепелиные.
- сало;
- наваристый говяжий и свиной бульон;
- гранат;
- жареное мясо;
- жир (свиной, говяжий);
- чёрный ржаной хлеб;
- рыбий жир;
- ягоды: виноград, вишня;
- дрожжевая выпечка;
- маринованные блюда;
- копчёности;
- суши;
- сырые овощи;
- квашеная капуста;
- сладости: конфеты, шоколад, мороженое, сахар;
- цитрусовые: мандарины, апельсины;
- специи;
- семена подсолнечника;
- печенье;
- пельмени, особенно опасны магазинные полуфабрикаты — трудны для переваривания;
- салат (во время обострения);
- пирожные;
- вареники с капустой;
- чеснок и лук;
- орехи — могут повредить воспалённые участки;
- жирные молочные изделия;
- кофе;
- крепкий чёрный чай;
- газированные напитки;
- алкоголь (водка, коньяк и др.).
Галерея противопоказанных продуктов при язве 12-перстной кишки
Можно ли похудеть при язве: какой диеты разрешается придерживаться
Диетотерапия заключается в отказе от большинства привычных продуктов. При дефиците килокалорий возможно эффективное похудение. Кроме того, терапия любой серьёзной патологии — это стресс для организма. При исключении из рациона копчёностей, мучного, сладкого, жирного, алкоголя будет обеспечен необходимый дефицит килокалорий, что и будет способствовать похудению.
Голодать во время терапии патологий желудочно-кишечного тракта категорически запрещается.
Это допускается лишь в периоде обострения заболевания, когда пациент после приступа в течение 2–3 дней будет придерживаться питьевого режима, исключив любую пищу. Специально худеть разрешается по окончании курса терапии.
Рецепты блюд при язвенной болезни двенадцатиперстной кишки
Для пациента вводятся существенные ограничения в питании, но это не означает, что рацион больного существенно оскудеет. Существует множество вариантов приготовления блюд, которые не только отличаются своей полезностью, но и приятным вкусом.
Суп-пюре из моркови, картофеля и кабачков со сливочным маслом
Пациенту рекомендуется употреблять измельчённые блюда, коим является суп-пюре. Потребуются ингредиенты:
- небольшой пучок зелени (укроп, петрушка);
- морковь средних размеров — 2 шт.;
- кабачки — 2 шт.;
- картофель — 4 шт.

Суп-пюре прост в приготовлении и полезен для пациента
Этапы приготовления супа-пюре:
- Очистить и измельчить овощи.
- Варить продукты в подсоленной воде до состояния готовности.
- Извлечь ингредиенты, отвар не выливать.
- Измельчить овощи до однородной консистенции с помощью блендера, постепенно добавляя немного отвара.
- Добавить (по желанию) немного сливочного масла и украсить измельчённой зеленью.
Тыквенный пудинг станет прекрасным дополнением к диетическому питанию больного. Потребуются компоненты:
- нежирное молоко — 20 г;
- яблоки — 140 г;
- мякоть тыквы — 150 г;
- мёд — 10 г;
- манная крупа — 10 г;
- куриные яйца — 2 шт.
- Смешать мякоть тыквы и измельчённые яблоки с помощью блендера, затем варить 15 минут на медленном огне.
- Добавить в смесь молоко и манку и поставить на медленный огонь.
- Довести блюдо до кипения.
- Взбить яйца, затем добавить их вместе с мёдом в яблочно-тыквенную смесь.

Тыквенный пудинг — вкусный десерт, который прекрасно впишется в рацион больного
Завершающим этапом является приготовление блюда в мультиварке или на пару в течение 30–40 минут.



