Самое полное освещение темы: «диета при панкреатите и лечение» с детальным разбором и рекомендациями от профессионального диетолога.
Поджелудочная железа, когда воспаляется, то перестает вбрасывать в двенадцатиперстную кишку пищеварительный сок. Без этого секрета еда не расщепляется на простые вещества и не усваивается. Самая частая причина панкреатита – пристрастие к жирной пище, сдобренной алкоголем. Вот почему диета при его лечении – главное лечебное средство.
У многих людей болезнь быстро становится хронической. Если поставлен диагноз острый панкреатит – диета 5п снижает риск такой перспективы и ограждает от развития диабета. Стол 5а назначается, когда панкреатит осложнен воспалением желчных путей, а стол 1 – заболеваниями желудка. Диета при заболевании поджелудочной железы в хронической форме во время обострений более строга.
Основные правила диеты при панкреатите предписывают больному:
- соблюдать норму жиров – 80 г, углеводов – 350 г;
- отказаться от копченых продуктов и жареных блюд;
- готовить пищу по диетическим рецептам;
- кушать спустя каждые 3 часа;
- употреблять теплые блюда в протертом виде;
- поедать блюда маленькими порциями;
- есть медленно, длительно пережевывая пищу;
- не запивать еду.



При всех запретах и ограничениях меню может быть очень разнообразным. Что можно кушать при панкреатите? В рацион включают:
- салаты, винегреты, пюре (вареные морковь, свекла, картофель, кабачки, цветная капуста, молодая фасоль);
- сельдерей (в стадии ремиссии);
- овощные супы, борщи;
- мясные блюда из отварной нежирной курятины, говядины, рыбы;
- растительные масла;
- любые нежирные молочные продукты (включая сливки, йогурты), творог, сыры;
- овсяную, гречневую, тыквенную каши на молоке;
- белки куриных яиц;
- компоты (свежие фрукты, ягоды, сухофрукты);
- яблоки некислых сортов, богатые железом;
- слегка черствый хлеб.

Воспаленный орган остро нуждается в передышке, в щадящем режиме работы. Что нельзя есть при панкреатите поджелудочной железы? Полностью запрещены:
- алкоголь;
- жирные, наваристые первые блюда;
- свинина, сало, баранина, гусятина, утятина, субпродукты;
- копчености, колбасы;
- жирные сорта рыбы;
- любые консервы, маринады;
- жареные вторые блюда (в том числе яичница);
- яйца, сваренные вкрутую;
- фастфуд;
- острые соусы, приправы;
- сырой лук, чеснок, редис, редька, болгарский перец;
- бобовые;
- грибы;
- щавель, шпинат;
- бананы, виноград, гранат, инжир, финики, клюква;
- сладкие десерты;
- какао, кофе, газировки;
- свежий хлеб, выпечка, сдоба.
Очень важно, чтобы больной организм ежедневно получал около 130 г белков, которые нужны для оптимального обмена веществ. Причем примерно 90 г должны составлять продукты животного происхождения (отварные или приготовленные по рецептам блюд на пару), а растительные – лишь 40 г. Потребление постных продуктов ограждает больного от риска ожирения печени.
Животных жиров в рационе при панкреатите должно быть 80%. Сливочное масло лучше добавлять в готовые блюда. Не стоит забывать о рецептах блюд с послабляющими продуктами (черносливом, курагой). Молоко лучше использовать в супах, кашах, соусах, киселях. Намного полезнее свежий кефир. Питание при панкреатите легкой хронической формы можно разнообразить нежирными сырами, омлетами на пару. Углеводов ежедневно организм не должен получать более 350 г.
Диета при обострении хронического панкреатита должна дать передышку измученной поджелудочной железе. Первые 2 дня тяжелого приступа болезни можно лишь пить теплый настой шиповника, чай, «Боржоми». На третий день больному панкреатитом разрешено давать жидкие супы-пюре, каши на воде, молочные кисели. После исчезновения болей рацион осторожно расширяют, добавляя более плотные, непротертые блюда.
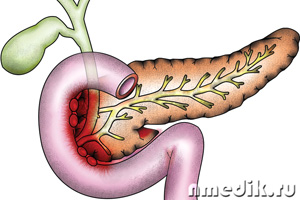 Панкреатит – воспаление поджелудочной железы. Поджелудочная железа, вторая по размерам железа нашего организма. Она выполняет важные секреторные функции: внутрисекреторная функция заключается в выработке гормонов инсулина, липокаина и глюкагона, внешнесекреторная функция выражается в выделении в двенадцатиперстную кишку панкреатического сока, нейтрализующего кислое содержание желудка и участвующего в процессе пищеварения.
Панкреатит – воспаление поджелудочной железы. Поджелудочная железа, вторая по размерам железа нашего организма. Она выполняет важные секреторные функции: внутрисекреторная функция заключается в выработке гормонов инсулина, липокаина и глюкагона, внешнесекреторная функция выражается в выделении в двенадцатиперстную кишку панкреатического сока, нейтрализующего кислое содержание желудка и участвующего в процессе пищеварения.
В железе проходит внутренний проток, открывающийся в двенадцатиперстную кишку, туда же открывается и желчный проток. Вместе они образуют общую ампулу. В здоровом состоянии железы давление в поджелудочном протоке выше, чем в желчном для того, чтобы не происходило заброса желчного и кишечного содержимого. При нарушении разницы давлений затрудняется отток панкреатического сока, что вызывает ряд расстройств, приводящих к тому, что железа начинает переваривать сама себя. На этой почве возникает воспаление или панкреатит.
- Алкогольная интоксикация организма
- Заболевания желчного пузыря и его протоков
- Заболевания двенадцатиперстной кишки
- Внутренние травмы
- Длительный прием таких лекарств, как антибиотики, непрямые антикоагулянты, иммуносупрессанты, сульфаниламиды, Бруфен, парацетамол, индометацин, эстрогены и глюкокостироидные гормоны
- Перенесенные инфекции (гепатиты B и C, паротит и др.)
- Гиперлипидемия
- Гиперпаратиреоз
- Сосудистые заболевания
- Воспаления соединительной ткани
- Камни в выводящем протоке железы
Различают два вида панкреатита:
Острый панкреатит – это воспалительный процесс, выражающийся в ферментном аутолизе (самопереваривании) поджелудочной железы. В тяжелых и запущенных формах может возникнуть некроз части тканей железы и тканей близлежащих органов и сосудов, а также возникновение вторичных инфекций на месте воспаления.
Различают 5 форм острого панкреатита:
- Интерстициальная форма – сильный отек самой поджелудочной железы.
- Геморрагическая форма – кровоизлияние в ткань железы.
- Панкреонекроз в острой форме – появление очагов распада на уплотненной железе.
- Холецистопанкреатит в острой форме – одновременное острое воспаление поджелудочной железы и желчного пузыря.
- Гнойный панкреатит – наличие очагов гнойного расплавления в железе.
Первый симптом – это сильная боль в области живота, боль может локализоваться в различных частях живота. При воспалении головки поджелудочной железы, болит в правом подреберье, при воспалении тела железы, боль отдает в подложечную область, в случае если воспаление началось в хвосте железы, боль будет в левом подреберье. Если произошло обширное воспаление всей железы, боль может быть опоясывающей. В редких случаях боль может отдавать в спину или за грудину, в область левой лопатки.
Второй цепью симптомов может стать сухость во рту, отрыжка, икота, тошнота или даже сильная рвота. Кроме того, в редких случаях наблюдается желтуха. Поднимается температура, язык покрывается обильным налетом, выступает обильный пот, кожные покровы сильно бледнеют.
В первую очередь требуется быстрая госпитализация, поскольку своевременно начатое лечение может предотвратить некроз тканей. Первые четыре дня требуется соблюдение строгого постельного режима, употребление пищи должно быть сведено к минимуму. Питье предпочтительно щелочное такое, как раствор соды или минеральная вода Боржоми. В стационаре делаются промывания желудка через зонд, а также инъекции с лекарствами для лечения железы и антибиотиками, для предупреждения развития вторичной инфекции. Если причиной воспаления стали камни в протоке, то требуется хирургическое вмешательство по их удалению.
Хронический панкреатит чаще всего развивается на месте не до конца пролеченной острой формы. Также может быть следствием воспаления в других органах пищеварительного тракта. Хронический панкреатит может спровоцировать и алкоголизм. Хроническая форма выражается в прогрессирующем воспалении поджелудочной железы, что приводит к медленному замещению тканей железы на ткани, неспособные выполнять свою функцию. Воспаление может охватить, как всю железу, так и отдельные ее части.
Существует 4 формы хронического панкреатита:
- Бессимптомная – воспаление ни как не дает о себе знать.
- Болевая – выражается постоянными не сильными болями в верхней части живота, при обострении боли резко усиливаются.
- Рецидивирующая – острые боли появляются только в момент обострений.
- Псевдоопухолевая – эта форма встречается крайне редко. В данном случае головка железы разрастается фиброзной тканью и увеличивается в размерах.
Сильно ухудшается аппетит, появляются отрыжка, тошнота и рвота, в результате больной значительно худеет. Наблюдается повышенное слюноотделение и газообразование в кишечнике, нарушается работа пищеварительного тракта. Часты нарушения стула, пища выходит частично не переваренной, не редки поносы.
Боли в верхнем отделе живота и спине, в зависимости от того какая часть железы воспалена. От жирной, острой пищи или алкоголя возможны обострения течения болезни в форме жгучей или сверлящей боли.
При лечении хронического панкреатита усилия направлены на купирование боли и предотвращение разрушения поджелудочной железы. Применяются заместительная ферментативная и антибактериальная терапии. Болезнь до конца не излечима. Больной должен принимать лекарства всю жизнь, иначе воспалительный процесс снова начнет прогрессировать.
Во время обострения рекомендуется госпитализация, строгий постельный режим в течение 2-3 дней, щелочное питье и голодание.
Самая главная задача при остром панкреатите заключается в том, чтобы снизить нагрузку на воспаленную железу и дать ей максимальный покой. Поскольку поджелудочная железа играет важнейшую роль в процессе пищеварения и активизируется в каждый прием пищи, то самый эффективный способ обеспечить ей покой в момент обострения это голодание.
В период отказа от приема пищи больной должен выпивать минимум полтора литра жидкости. Можно пить воду, минеральную воду без газа, отвары шиповника или трав, некрепкий чай. Жидкость следует принимать небольшими порциями. Начало приема пищи после голодания очень индивидуально и зависит от общего состояния больного и данных лабораторных и инструментальных показаний.
Лечение хронического панкреатита является комплексным. Одной из важнейших составляющих лечения является диета. Обострение болезни чаще всего приходится на моменты, когда больной нарушает режим питания или принимает алкоголь. Диета – это непрерывное воздействие на поджелудочную железу и наилучшее профилактическое средство от обострений. Важно помнить, что панкреатит – неизлечимое заболевание и диета должна быть непрерывной.
Пища должна быть сбалансированной, но низкокалорийной. Желательно употреблять больше жидкой или полужидкой еды, в отварном или приготовленном на пару виде. Принимать пищу следует маленькими порциями 5-6 раз в день.
Очень важно есть достаточное количество белковой пищи. Готовя блюда из мяса, обязательно вначале отварите его до полуготовности, затем можно запекать или готовить на пару. Обязательно ешьте свежий творог. Из овощей наиболее полезны вареная морковь и тыква. Рекомендуются каши. Можно употреблять рагу, запеканки, постные пироги, супы и запеченные овощи и фрукты. Полезна морская капуста, в ней содержится, нормализующий работу поджелудочной железы, кобальт.
Под запретом находится все жирное, кислое, острое и жаренное. Не ешьте фастфуд и продукты с большим содержанием ненатуральных компонентов. А также под полным запретом находится алкоголь.
Не рекомендуется употреблять грибы, субпродукты, консервы, большое количество яиц (норма одно-два яйца в неделю). Избегайте частого употребления растительных и животных масел, в день не более 50 г. Сведите к минимуму употребление шпината, ревеня, щавеля и редиса. Не злоупотребляйте бобовыми и продуктами богатыми клетчаткой. Желательно исключить маринады и газированные напитки.
Сахар и сладости употреблять можно, если не развился сахарный диабет. Но постарайтесь не злоупотреблять им, поскольку инсулин, расщепляющий сахара, вырабатывается больным органом в недостаточном количестве. Из приправ можно использовать ваниль, укроп, корицу и тмин.
Полезным питьем будут компоты из свежих фруктов и кисели. Соки можно пить все, кроме цитрусовых.
Прием травяных настоев восстанавливает подточенные силы организма, помогает ему сдерживать болезнь от прогрессирования. Но он не отменяет назначений врача. Кроме того, во избежание обострений болезни важно соблюдать диету. Если обострение все же началось, стоит перейти на голодание и увеличить количество, выпиваемых настоев.
- Первичную – к ней относится предупреждение формирования хронической формы заболевания.
- Вторичную – предупреждение обострений при хроническом панкреатите.
Первичная профилактика включает в себя качественный и полный курс лечения острого панкреатита в условиях стационара. Очень многие больные прекращают лечение, почувствовав себя лучше. Важно знать, что воспаление сохраняется еще долгое время после исчезновения клинических симптомов. Вы можете не чувствовать боли, но в это же время недолеченное заболевание может перейти в хроническую неизлечимую форму.
Вторичная профилактика включает в себя:
- Полное исключение алкоголя.
- Пожизненное соблюдение диетических рекомендаций.
- Исключение лекарств, повреждающих поджелудочную железу.
- Своевременное лечение хронических инфекций таких, как гайморит, кариес, холецистит и других.
- Вне обострения болезни показан прием негазированных минеральных вод.
- Лейкоцитоз – причины и лечение
- Воспаления кожи
Соблюдение строжайшей диеты при панкреатите поджелудочной железы – ключ к успешному лечению и скорому выздоровлению. Рацион больного состоит из полезной и щадящей пищи. Алкоголю, соленым, острым, жирным и жареным продуктам в нем места нет. А пренебрежительное отношение к рекомендациям врача чревато последствиями и осложнениями.
В статье я расскажу о панкреатите, рассмотрю его типы, симптоматику и причины возникновения. Особое внимание уделю диагностике, терапии и питанию, ведь от этого зависит конечный результат.

Панкреатит – воспаление поджелудочной железы. Основная причина заболевания – плохой отток пищеварительного сока и вырабатываемых железой ферментов в тонкий кишечник.
Под воздействием ферментов разрушается сама железа и близлежащие сосуды и органы, поэтому нередко оставленная без внимания проблема приводит к смертельному исходу.
Недостаточный отток желчи – следствие появления в железе новообразований или камней, в результате чего уменьшается или перекрывается проток. Чаще всего с панкреатитом сталкиваются люди, которые регулярно переедают, часто употребляют острую, жирную или жареную пищу, злоупотребляют алкоголем.
Чтобы понять, что собой представляет заболевание, рассмотрим принцип работы здорового органа. В нормальном состоянии железа участвует в переваривании белков, углеводов и жиров. Используя гормоны, она дополнительно регулирует сахар в крови.
При воспалении нарушается работа органа, а просочившиеся в кровь ферменты приводят к интоксикации. При нормальных обстоятельствах эти ферменты активируются уже в желудочно-кишечном тракте, но при воспалительном процессе под воздействием негативных факторов активация проводится в поджелудочной железе, в результате чего она «переваривает себя».
Важно! Наибольшую опасность для здоровья несет не заболевание, а осложнения. Речь идет о сахарном диабете и раке.
Перечень причин, провоцирующих развитие панкреатита и дальнейших осложнений, представлен злоупотреблением алкоголем и всевозможными нарушениями в работе желчного пузыря. Перечисленные факторы приводят к появлению проблемы в 95% случаев.
В остальных случаях появлению заболевания способствуют инфекции, травмы живота, операции на желудке, нарушения гормонального фона, сбои в обменных процессах и наследственность.
Чтобы борьба панкреатитом не обернулась напрасной тратой сил и денег, важно определить тип заболевания. Типы панкреатита отличаются течением и тонкостями медикаментозного воздействия на железу.
- Острый панкреатит . Особенность типа во внезапном появлении и в дальнейшем самоизлечении. Часто люди не распознают проблему, поскольку она напоминает отравление или расстройство. Если человек ведет здоровый образ жизни, вероятность повторного обострения слишком мала. При частом поедании жирной пищи и злоупотреблении алкоголем повтор обострения гарантирован, как и серьезные последствия.
- Хронический панкреатит . Результат непрерывного воздействия алкоголя и жирных продуктов на железу. Нередко этот тип вызывают запущенные или не вылеченные заболевания пищеварительной системы. Сопровождается чередованием вспышек и затиший.
- Острый рецидивирующий панкреатит . Диагностировать проблематично, поскольку сильно напоминает острый тип. Выручает только анализ периода, через который симптомы повторно проявляются. Если очередной приступ случился в течение полугода после первого проявления, это указывает на рецидивирующую форму.
к содержанию ↑
Как распознать проблему, не имея соответствующих познаний? Зачастую панкреатит проявляется ярко и сопровождается опоясывающей болью возле левого подреберья. Иногда болевые ощущения проступают в верхней половине брюшной полости и затрагивают сердце. Традиционно боль в указанных областях появляется после плотной трапезы, а стандартные обезболивающие препараты не в силах помочь в снятии приступа.
Есть и косвенные признаки, указывающие на панкреатит, но люди не всегда правильно их считывают. Поэтому рекомендую уделить изложенной ниже информации повышенное внимание.
- Нарушения пищеварения. Речь идет о тошноте и рвоте, метеоризме, икоте, запоре и диарее.
- Стремительное уменьшение веса без причины – человек не занимается физическим трудом, не придерживается диеты, не предпринимает другие меры по борьбе с излишними килограммами.
- Скачки давления, отклонения температуры тела от нормы.
Важно! Если появилось недомогание, обратитесь за помощью к врачу и постарайтесь быстрее определить причину его появления. Хронический панкреатит нередко сопровождается бессимптомными периодами. Не исключено, что проблема появилась давно, но вы о ней не знаете в силу высокой скрытности.

Ключ к быстрому решению проблемы – своевременное лечение. Крайне важно обратиться к врачу на начальном этапе, сопровождающимся появлением первых сигнализирующих симптомов. Панкреатит можно излечить – истина, но иногда люди так сильно запускают здоровье, что даже хорошему доктору без титанических усилий получить результат проблематично.
На начальном этапе лечения придерживаются следующей схемы.
- Голод . Чтобы снять приступ или перевести недуг в стадию ремиссии, рекомендуется голодать в течение трех суток. Разрешено пить чистую воду. Касательно других жидкостей лучше посоветоваться с доктором.
- Холод . Снять воспаление и облегчить самочувствие помогает наполненная льдом или холодной водой грелка. Ее прикладывают к животу в области железы.
- Покой . При обострении рекомендуется минимизировать двигательную активность. Это помогает уменьшить кровоток и нормализовать состояние органов.
Боль устраняется посредством анальгетиков. После нормализации состояния больному предписывают частое и дробное питание, исключающее употребление пряных, соленых, жареных и жирных блюд.
При дальнейшем лечении панкреатита уместны содержащие ферменты препараты, оказывающие организму неоценимую поддержку. Фестал помогает уменьшить кислотность, Панкреатин активизирует процесс расщепления углеводов, белков и жиров, а витамины укрепляют организм.
Важно! Самостоятельная борьба с панкреатитом неприемлема, ведь неправильный выбор лекарственных препаратов чреват тяжелыми последствиями.
В списке вероятных осложнений присутствует перитонит и некроз. В запущенных случаях часто все заканчивается оперативным вмешательством – врачи удаляют разрушенный фрагмент железы.

Чтобы лечение панкреатита проходило успешно, рекомендуется кардинально пересмотреть рацион. Некоторым людям непросто свыкнуться с новым образом питания. Чтобы облегчить участь, я составила меню на неделю, которое советуют использовать в качестве ориентира. Чтобы облегчить усвоение материала, информацию изложу в виде таблицы.
Чтобы сделать питание более удобным, комбинируйте или меняйте местами указанные в таблице продукты и блюда. Это поможет разнообразить меню.
При хроническом панкреатите острая фаза чередуется с затишьем. Чтобы не причинить организму дополнительный вред и облегчить симптомы, рекомендуется следовать следующим принципам питания.
- Первые два дня не ешьте. Важно обеспечить поджелудочной железе отдых. Это поспособствует уменьшению отека и замедлит воспаление, что ускорит процедуру восстановления органа.
- Далее разбейте дневной рацион на 6 порций, чтобы поджелудочная железа не перегружалась. Не переедайте, ведь это чревато несварением, диареей или брожением с последующим метеоризмом.
- Следите за химическим составом рациона. После исчезновения боли суточную норму употребления белков и углеводов держите на отметке в 150 и 65 грамм соответственно.
- Забудьте о горячей и холодной пище. Ешьте только теплую еду. Чтобы снизить раздражение слизистой оболочки, употребляйте пропущенные через терку продукты. Исключите из питания пищу, которая ускоряет выработку желудочного сока.
Следуя этим принципам питания, приблизите момент наступления ремиссии. А пренебрежение ими чревато появлением осложнений.

В лечении панкреатита основную роль играет питание. Благодаря диетам, которые уменьшают выброс секреции, работа поджелудочной железы возвращается в норму быстрее. И наибольшего внимания заслуживает диета «стол №5», которая способствует снижению болевого синдрома, улучшению пищеварительных процессов и лучшему усвоению пищи. Рассмотрим критерии диеты.
- Началу диеты предшествует трехдневное голодание. В это время орган находится в покое. В результате прекращается губительное воздействие ферментов на слизистую оболочку.
- При панкреатите употребляются только теплые блюда. В основе рациона лежат обогащенные белком продукты. Употребление углеводов и жиров минимальное. Запрещено кушать еду, которая насыщена грубой клетчаткой или кислотами.
- Чтобы защитить желудок и поджелудочную железу от дополнительных повреждений, продукты отваривают или готовят на пару после предварительного измельчения.
- Суточная калорийность при панкреатите – 2000 ккал.
Важно употреблять больше жидкости. Диетологи рекомендуют в сутки выпивать до 2 литров воды. Лучшим решением считается минерализованное питье.
Отмечу, что диета «стол №5» имеет несколько вариантов, которые применяются в зависимости от типа заболевания.
- Острый панкреатит . Уместен вариант «а». В основе питания лежит жидкая или протертая пища. Усиливающие секрецию продукты категорически запрещены. Количество употребляемой в сутки соли ограничено 10 граммами, а суммарная калорийность продуктов на уровне 1700 ккал. Едят небольшими порциями раз в 3 часа в течение недели.
- Хронический панкреатит . Здесь на выручку приходит вариант «б». Он предусматривает удаление из рациона отваров и бульонов, стимулирующих секрецию. Суточная калорийность – 2700 ккал. Еду подают на стол в тертом виде.
Диета «№5» – результат многочисленных наблюдений и исследований. Правильное питание в домашних условиях обеспечивает насыщение организма необходимыми для работы организма веществами без вреда для поджелудочной железы.

При панкреатите рекомендовано осторожное и правильное питание, ведь многие продукты вызывают обострение. Некоторым людям проблематично изменить рацион, но без этого излечиться невозможно. Рассмотрим по категориям продукты, которые при панкреатите лучше не употреблять.
Ключ к быстрому выздоровлению – отказ от употребления продуктов, усиливающих или поддерживающих воспалительный процесс, раздражающих слизистую железу. Сделать подобный шаг не просто, но оно того стоит.

Средние показатели по заболеваемости хроническим панкреатитом в странах западной Европы составляет около 25 случаев на 100 тысяч населения. В постсоветских странах этот показатель выше и может достигать 50 случаев на 100 тысяч населения. Прискорбно, но согласно последним данным, заболеваемость хроническим панкреатитом увеличилась вдвое за прошедшее десятилетие.
Хроническим панкреатитом страдают все слои населения и все возрастные группы, однако у людей злоупотребляющих алкоголем этот показатель значительно выше. Что бы свести к минимуму риски связанные с заболеванием нужно соблюдать принципы лечебного питания, которые подходят всем людям страдающим хроническим панкреатитом.
Панкреатит — воспаление поджелудочной железы, при котором ее собственные ферменты активируются и повреждаются. Это редкое заболевание, но с серьезным характером. Заболевание иногда приводит к образованию кисты и кровоизлиянию. Отдельные ферменты и токсины попадают в кровь и повреждают важные органы, такие как сердце, почки, легкие.
Поджелудочная железа состоит из хвоста, тела и головки. В зависимости от своих функций имеет эндокринную и экзокринную часть. Эндокринная часть вырабатывает инсулин и глюкагон, а экзокринная вырабатывает ферменты, участвующие в пищеварительном процессе.
Различают две формы панкреатита:
- Острый панкреатит — возникает внезапно и носит тяжелый, даже опасный для жизни характер;
- Хронический панкреатит — чаще всего результат многолетнего и системного употребления алкоголя. Протекает с сильной болью и нарушает функции поджелудочной, что ухудшает пищеварение
В большинстве случаев панкреатит вызван злоупотреблением алкоголем или наличием желчных камней. Желчные камни блокируют каналы поджелудочной железы, останавливают поток желудочного сока в двенадцатиперстную кишку. Это приводит к повреждению поджелудочной железы. В некоторых случаях панкреатит вызван:
- Наследственными заболеваниями;
- Травмами в области живота;
- Приемом некоторых лекарств;
- Муковисцидозом;
- Курением сигарет;
- Высоким уровнем кальция в крови (гиперкальциемия);
- Высоким уровнем триглицеридов в крови (гипертриглицеридемия);
- Аномалиями желчевыводящих путей и поджелудочной железы;
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), процедура, используемая при диагностике камней в желчном пузыре, также может привести к панкреатиту
Острый панкреатит характеризуется внезапной болью, которая охватывает верхнюю часть желудка и распространяется на спину или сердечную область. Боль возникает после еды и уменьшается, когда человек лег на бок с согнутыми ногами. Из других симптомов острого панкреатита: тошнота и рвота, боль при прикосновении к животу, повышение температуры и увеличение сердечного ритма. В большинстве случаев болезнь протекает тяжело и может привести к инвалидности.
При хронической форме панкреатита, больной ощущает тяжесть и вздутие желудка, особенно после приема пищи. Жалобы усиливаются при употреблении жирной пищи и алкоголя. Наблюдается тошнота, стеаторея, иногда и рвота. Аппетит остается на прежнем уровне, но больной теряет вес. Эта потеря связана с уменьшением количества пищеварительных ферментов, выделяемых из поджелудочной железы. Таким образом, организм не может правильно усваивать съеденную пищу и слабеет. Иногда развивается сахарный диабет.
Запишитесь на прием к врачу, если испытываете постоянную боль в животе. Немедленно обратитесь за медицинской помощью, если боль в животе настолько серьезна, что не можете усидеть на месте или найти комфортную позу, в которой боль уменьшается.

Исследования крови могут показать увеличение числа белых кровяных клеток и других признаков воспаления. При обострении, изменения в поджелудочной железе выявляются через рентгеновское исследование, УЗИ и ультразвуковой сканер. Сканер дает ценную информацию о размере и структуре поджелудочной железы, наличие кровотечения и различных болезненных изменений.
При постановке диагноза — острый панкреатит , исследуют амилазу в крови. Когда она увеличена ставят такой диагноз. Хронический панкреатит обнаруживается эндоскопической ретроградной холангиопанкреатографией. Это исследование, в котором тонкую и гибкую трубку вводят в желудок, через рот.
При обострении острого панкреатита требуется госпитализации и постоянное медицинское наблюдение. При легких формах заболевания, в течение нескольких дней, прекращают прием пищи через рот. Начинается внутривенное введение жидкости и обезболивающих средств.
Тяжелый панкреатит требует до 6 недель восстановления поджелудочной железы. Если есть подозрение на инфекцию, назначают антибиотики. При возникновении серьезных осложнений прибегают к хирургическому лечению. При лечении хронического панкреатита требуется удалить источник возникновения — алкоголизм или желчные камни.
Лечите панкреатит, поскольку он может вызвать ряд осложнений: образование псевдокисты, что может привести к разрыву и затопить брюшную полость; получение абсцесса; удаление поджелудочной железы; желтухе; аффектации других органов, таких как почки, сердце и легкие; не исключено, что хронический панкреатит перейдет в рак.
При появлении осложнений, панкреатит может быть опасным для жизни. Установлено, что антиоксиданты помогают устранить свободные радикалы. Иногда панкреатит вызван низким уровнем антиоксидантов в крови, и недостатком витаминов А, С, Е, селена и каротиноидов. Пищевые продукты с высоким содержанием витаминов и минералов идеально подходят для больных панкреатитом.
Прежде всего, следует исключить из рациона продукты, которые стимулируют секрецию поджелудочной железы. Один пожилой врач говорил, что у больного с проблемами поджелудочной железы или желчного пузыря в доме не должно быть сковороды . И это абсолютная правда, поскольку диета, прежде всего, подразумевает отказ от жареных, острых, жирных, сильно соленых или кислых блюд. Не добавит здоровья поджелудочной железе и консервы, шоколад, специи, приправы и конечно алкоголь.
Больным с панкреатитом необходимо изменение режима питания. Диеты при панкреатите должны быть легкими и щадящими для желудка и органов пищеварения. При остром панкреатите диета — жидкая, полужидкая или смешанная. Жир и грубую клетчатку сведите к минимуму. Пища должна быть вареной или приготовленной на пару. Рекомендуется, есть суп из мелко порезанных овощей, отварной картофель, пюре и чай.
Овощи в сыром виде не принимайте. При хроническом панкреатите, из меню следует исключить запеканки, приготовленные на дрожжах, жирные сорта мяса и рыбы, копченые колбасы, жирные бульоны, жареные яйца, кондитерские изделия. Кофе, алкоголь, белокочанную капусту, грибы, перец, чеснок, репу и баклажаны также ограничьте.
Больным при хроническом панкреатите разрешается несладкий чай, пассированные овощи, отварную рыбу, легкие супы, некислые фрукты, продукты приготовленные на пару. Холодные и газированные напитки не рекомендуются.
Что нельзя при хроническом панкреатите поджелудочной железы:
- Продукты, которые вызывают аллергические реакции, такие как молоко и молочные продукты, исключите из рациона. Пшеница содержит глютен, который может вызывать аллергию. К этим продуктам относятся соя, консерванты, кукуруза, и др;
- Не употребляйте алкоголь;
- Сократите потребление мяса и мясных продуктов;
- Рафинированные продукты, такие как хлеб, макаронные изделия и сахар следует избегать;
- Уменьшите потребление транс-жирных кислот, которые встречаются в печенье, тортах, маргарине;
- Ограничьте потребление кофе, стимуляторов, табака и алкоголя
Пациентам, страдающим от хронического панкреатита следует употреблять продукты с низким содержанием жира.
Следующие продукты можно есть и включить в рацион:
- Вода. Пейте много воды в течение дня;
- Пациент может потреблять травяные напитки, такие как зеленый чай, чай из базилика и отвар шиповника;
- Родиолу, гриб рейши и индийский крыжовник принимайте каждый день, поскольку они богаты антиоксидантами. Это самый богатый источник витамина С. В исследованиях на животных было установлено эффективное лечение панкреатита витамином С;
- Экстракт из виноградных косточек, также мощный антиоксидант;
- Корень имбиря;
- Часто при лечении панкреатита используется азиатский женьшень и корица;
- Употребляйте в пищу чаще продукты с высоким содержанием железа и витамина В, содержащиеся в зеленых овощах и водорослях;
- Желательно употреблять чернику, помидоры и вишни;
- Для приготовления пищи используйте растительное масло или оливковое масло;
- Пациентам следует принимать небольшие порции еды, разделенные на частые приемы пищи
Несколько универсальных правил питания при панкреатите
К сожалению даже строгой диеты не достаточно для того что бы навсегда забыть о панкреатите. Необходимо не реже одного раза в полгода посещать доктора. Всегда легче предупредить обострение болезни, чем лечить последствия.
У детей хронический панкреатит встречается редко. Травма поджелудочной железы и наследственный панкреатит — это две известные причины детского панкреатита. Дети с кистозным фиброзом и неизлечимой болезнью легких, подвержены риску развития панкреатита.
Альтернативные методы лечения не лечат панкреатит, но некоторые помогают справиться с болью из-за панкреатита.
У людей с хроническим панкреатитом может наблюдаться постоянная боль, которая сложно притупляется с помощью лекарств. Использование дополнительной и альтернативной медицины лечения, наряду с лекарствами, назначенными врачом, поможет вам чувствовать себя лучше и контролировать боль.
Примеры альтернативных методов лечения, которые помогут справиться с болью:
- Медитация
- Расслабляющие упражнения
- Йога
- Иглоукалывание
Статья носит информативный характер и не заменяет консультацию с врачом!
