Самое полное освещение темы: «гсг можно ли есть» с детальным разбором и рекомендациями от профессионального диетолога.
Ультразвуковая и рентгенологическая гистеросальпингография
В гинекологической практике УЗ-исследование является одним из наиболее информативных в диагностике заболеваний органов малого таза. ГСГ, или гистеросальпингография — это еще один дополнительный метод визуализации, позволяющий получить более полное представление об анатомическом и функциональном состоянии полости матки и фаллопиевых труб. Особенно широко он используется в целях диагностики причин бесплодия.

Сроки выполнения процедуры зависят от предположительного диагноза и цели проведения исследования. Для оценки проходимости маточных труб, а также уточнения наличия или отсутствия внутреннего эндометриоза и аденомиоза ГСГ осуществляют на 5-8 день менструального цикла, при подозрении на истмико-цервикальную недостаточность — во второй его фазе (на 18-20 день). Диагностику объема и границ субмукозного (под слизистой оболочкой) миоматозного узла проводят в любой день менструального цикла, при условии отсутствия обильных выделений крови из половых путей.
Показанием к гистеросальпингографии является предположение о наличии:
- Непроходимости маточных труб.
- Истмико-цервикальной недостаточности — расширение канала шейки матки и его внутреннего зева до 5-7 мм.
- Аномалий развития матки и придатков.
- Субмукозной миомы или синехий (спайки в полости матки).
- Аденомиоза, эндометриоидного рака, полипов, генитальной формы туберкулеза.
Одним из этапов подготовки являются осмотр пациентки гинекологом и предварительные исследования с целью определения не только показаний, но и противопоказаний к проведению ГСГ.
- Предположение о возможности наличия беременности.
- Беременность и кормление грудью.
- Кровянистые выделения из половых путей.
- Острые инфекционные заболевания.
- Степень чистоты влагалища ниже II степени и острые воспалительные процессы половых органов или мочевыводящих путей — бартолинит, вагинит, цервицит, эндометрит, сальпингоофорит, уретрит, цистит, пиелонефрит.
- Тяжелые хронические соматические заболевания.
- прекращение использования вагинальных лечебных средств и спринцеваний за 7 дней до исследования, если они не назначены врачом, и в течение 3 дней после процедуры;
- отказ от половых контактов или применение контрацепции на протяжении менструального цикла, в период которого планируется выполнение обследования;
- отсутствие половых контактов в течение 1-2 дней до проведения процедуры и 2-3 дней после исследования;
- исключение из рациона питания продуктов, способствующих газообразованию в кишечнике, за 3-4 дня до исследования, очистительные клизмы накануне вечером и утром в день процедуры.

Гистеросальпингография в норме
Метод существует в виде двух вариантов, в зависимости от используемой аппаратуры — рентгеноконтрастный (Rg-ГСГ) и сонографический, или ультразвуковой (Уз-ГСГ). При любом варианте гистеросальпингография проводится натощак без применения анестезии.
Процедура может вызывать у обследуемой пациентки чувство дискомфорта, неприятных ощущений в нижних отделах живота и незначительную болезненность. Поэтому при психоэмоциональной неустойчивости и высокой возбудимости, страхе по поводу проведения процедуры и по просьбе женщины возможно введение седативных препаратов или проведение адекватного общего внутривенного наркоза.
Исследование проводится на гинекологическом кресле. После предварительного осмотра и введения в наркоз (если это необходимо) в цервикальный канал вводится специальный балонный катетер длиной около 35 см и с диаметром просвета 0,2 см. Он снабжен конусовидным баллончиком, обеспечивающим герметичность в области наружного зева шейки матки.
Через наружный конец канюли в цервикальный канал шприцом вводятся 2,5-3 мл рентгенконтрастного или эхоконтрастного раствора и проводится рентгенологический снимок или осмотр на экране (в случае Уз-ГСГ) внутренней поверхности полости матки. Затем вводятся еще около 4 мл контрастного раствора, чем достигаются тугое наполнение полости матки и выход раствора через маточные трубы в полость малого таза (для проверки проходимости труб). Это также фиксируется снимком или осмотром. При необходимости, проводится контроль повторным введением еще 3-4 мл раствора. Общее количество последнего составляет 10-20 мл.
В целях диагностики истмико-цервикальной недостаточности и выяснения ее причины проводится адренал-прогестероновая проба. При проведении ГСГ на 18-й день менструального цикла в норме определяются резко суженные цервикальный канал и его внутренний зев. Если они расширены, проводится названная проба.
Она помогает установить, являются ли нарушения органическими или функциональными. Суть пробы заключается в подкожном введении 0,5 мл адреналина 0,1%. Через 5 минут после этого проводится контрольная ГСГ. Если сужения цервикального канала не произошло, то вечером того же дня в мышцу вводится оксипрогестерона капронат (0. 125 г.) с последующим повторением предыдущей процедуры через 4 дня.
При функциональной цервикальной недостаточности, обусловленной недостаточностью желтого тела, после коррекции ее оксипрогестероном происходит резкое сужение канала, в случае же органической причины его расширения он остается прежним.
Таким образом, ультразвуковая гистеросальпингография и рентгенологическая ГСГ по техническому выполнению почти ничем не отличаются. По степени информативности они также равноценны. Главное различие методов состоит в:
- Применяемых контрастных растворах. В случае проведения Уз-ГСГ используется эхоконтрастный раствор, не вызывающий аллергических реакций — 10%-ный раствор глюкозы или эховист, представляющий собой гранулят галактозы во флаконе. Его растворяют непосредственно перед проведением исследования до 20%-ной суспензии придающимся к препарату растворителем. Для рентгенологической же ГСГ используются йодсодержащие рентгенконтрастные препараты — Верографин, Триомбраст, Уротраст или Кардиотраст. Их введению должно предшествовать проведение пробы на чувствительность, поскольку любой из этих препаратов способен вызвать тяжелую аллергическую реакцию.
- Степени воздействия физических факторов (излучение). Уз-ГСГ основано на использовании эффекта ультразвуковых волн, которые не оказывают негативного влияния на половые органы. Несмотря на то, что для проведения Rg-ГСГ используется незначительная дозировка рентгеновского излучения, тем не менее, при повторных снимках она оказывает суммирующее биологическое воздействие на яичники. Поэтому попытка забеременеть рекомендуется только после менструации, следующей после исследования.
У некоторых женщин, прошедших ГСГ, наступление первой после процедуры менструации происходит в более поздние сроки, чем обычно, с последующим восстановлением прежнего цикла. Такая задержка после гистеросальпингографии, обычно не превышающая нескольких дней, по-видимому, связана с психоэмоциональной нагрузкой и механическим вмешательством в функцию половых органов.
ГСГ является исключительно диагностическим, а не лечебным методом. Тем не менее, многие пациентки, которые обследовались по поводу бесплодия, отмечают наступление беременности в ближайшие 3 месяца после проведения исследования.
Научного объяснения этому нет. Некоторые врачи беременность после гистеросальпингографии связывают с введением масляного раствора рентгеноконстрастного вещества, который, якобы, улучшает функцию ворсинчатого эпителия слизистой оболочки труб и разрушает «рыхлые спайки», что маловероятно.
Более убедительным выглядит предположение о механическом отмывании раствором контрастного препарата слизи, образующейся на слизистой оболочке стенок фаллопиевых труб при наличии вялотекущего воспалительного процесса, недиагностированного ранее. В результате этого проходимость труб и функция ворсинчатого эпителия на некоторое время восстанавливаются.
Еще одно предположение — это кратковременная коррекция функции желтого тела оксипрогестероном при проведении адренал-прогестероновой пробы.
После проведения ГСГ в течение 1-2 дней могут сохраняться неприятные ощущения в нижних отделах живота, появляться незначительные кровянистые или/и слизистые выделения. Если процедура была проведена на фоне хронического воспалительного процесса, возможно обострение заболевания.
В то же время, гистеросальпингография в большинстве случаев не вызывает никаких серьезных последствий и является высокоинформативным дополнительным методом в диагностике ряда заболеваний и причин бесплодия у женщин.
ГСГ маточных труб: подготовка, описание процедуры, показания и противопоказания, последствия, отзывы
Доступна после регистрации
ГСГ маточных труб – это относительно новый метод диагностики, который позволяет выявить причины возможного бесплодия, наличие различных патологий и заболеваний. Если женщина детородного возраста не беременеет в течение длительного времени, лечащий врач назначает ГСГ, полное название – гистеросальпингография.
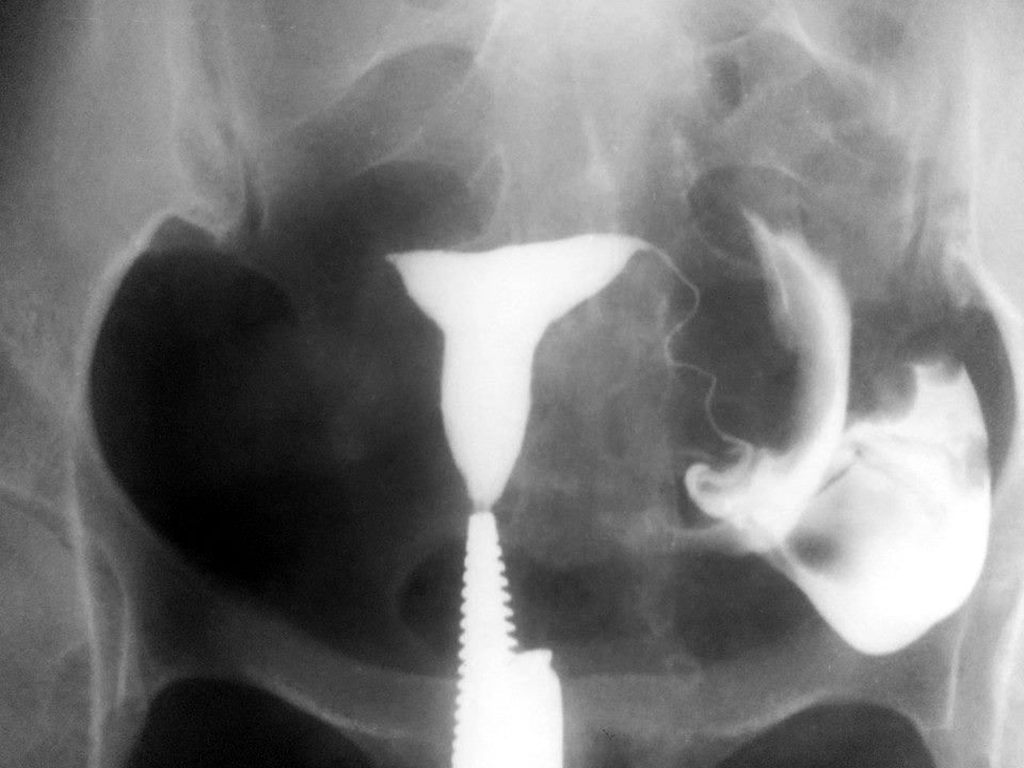
Гистеросальпингография – это медицинский метод обследования полости матки и просвета фаллопиевых труб с использованием контрастного вещества, хорошо визуализируемого на рентгеновском снимке. Эта процедура дает подробную диагностическую картину некоторых патологий и заболеваний при минимальном вмешательстве и низкой концентрации Х-лучей.
Процедура ГСГ маточных труб проводится под местной анестезией. Наркоз не применяется. Пациентку укладывают на гинекологическое кресло, не создающее помехи рентгеновским лучам. Положение тела такое же, как и при гинекологических операциях. Наружные половые органы обрабатывают антисептическим раствором.
Сначала врач проводит ручное обследование, после чего осматривает шейку матки при помощи зеркал. Затем гинеколог вводит в шеечный канал трубку, подсоединяемую к шприцу с водорастворимым контрастным веществом. Жидкость должна быть прогрета до температуры тела, чтобы исключить боль и спазмы.
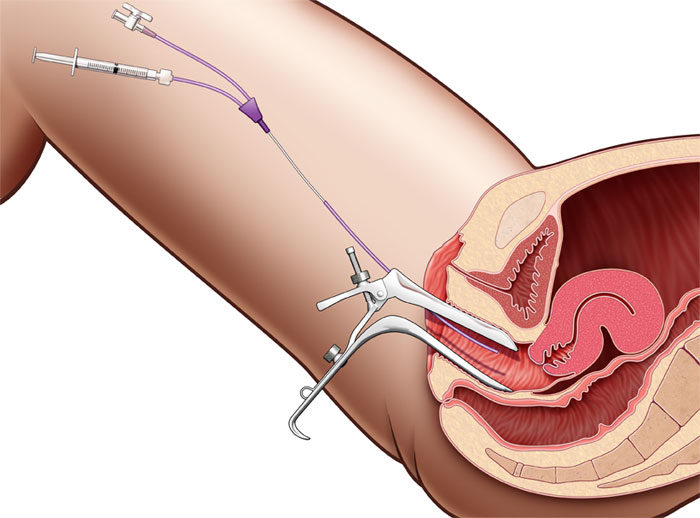
Контрастное вещество под напором затекает в полость матки и фаллопиевых труб. После чего проводится серия рентгеновских снимков. В конце гистеросальпингографии трубку вынимают. Остатки контрастной жидкости вытекают через канал шейки матки и влагалище.
ГСГ маточных труб почти безболезненна. Пациентки отмечают незначительный дискомфорт, возникающий на фоне растяжения матки специальной жидкостью. Эти ощущения полностью исчезают через полчаса после гистеросальпингографии. По завершении процедуры женщину оставляют лежать на кушетке в течение часа, чтобы минимизировать боль. Лучевая нагрузка на организм не превышает допустимых норм, а потому безопасна для пациентки. Это возможно благодаря использованию современных медицинских аппаратов.
ГСГ маточных труб проводят с помощью специальной жидкости, способной поглощать рентгенологические лучи, тем самым повышая контрастность изображений. Во время диагностической процедуры применяют следующие контрасты:
- “Кардиотраст” – 30 либо 50 % раствор йода в ампулах.
- “Верографин”, “Урографин”, “Триомбраст” – содержат 60 либо 76 % йода.
Интересно, что первая процедура ГСГ проводилась с применением раствора Люголя. Было это в далеком 1909 году. Однако попытка оказалась неудачной, вещество вызвало раздражение брюшины и матки. Через год раствор Люголя заменили висмутовой пастой, а после и другими препаратами. Желаемого результата они так и не принесли, кроме того, все они провоцировали воспаления брюшины.
Вывести ГСГ на новый уровень удалось лишь в 1925 году, когда во время процедуры впервые был применен липиодол (вещество с содержанием йода). Этот препарат позволил хорошо визуализировать состояние матки и яйцеводов, а также не нанес вреда здоровью пациентки.
Если в женских органах отсутствуют спайки, то на рентгенологических снимках будет хорошо просматриваться матка, заполненная жидкостью, каналы яйцеводов и вытекающий в брюшную полость контраст. Заключение данной ГСГ – проходимость маточных труб. Если же на каком-то участке наблюдается задержка жидкости, ставится диагноз “непроходимость”. Также по результатам гистеросальпингографии можно диагностировать наличие следующих болезней:
Даже при удачно проведенном обследовании риск неточных результатов сохраняется. В некоторых случаях может быть назначена дополнительная диагностическая процедура – гистероскопия.
ГСГ маточных труб проводится при наличии веских показаний. Процедуру назначает гинеколог после осмотра пациентки и при отсутствии других методов исследования матки и проходимости яйцеводов.
Гистеросальпингография показана при следующих заболеваниях и патологиях:
- бесплодие неясного генеза либо вызванное нарушением гормонального фона;
- подозрение на плохую проходимость маточных труб, что приводит к внематочной беременности либо вызывает проблемы с оплодотворением;
- наличие болячек и воспалений в полости матки (миома, эндометриоз и т. д.);
- подозрение на туберкулез женских внутренних органов;
- осложнения после выкидыша либо аборта;
- гипоплазия матки (задержка в развитии) либо аномалии строения фаллопиевых труб;
- подозрения на спайки в матке или яйцеводах;
- подготовка к искусственной инсеминации и экстракорпоральному оплодотворению.

Пациентки, которым впервые назначена данная процедура, интересуются вопросом подготовки к ГСГ маточных труб. Рекомендаций здесь несколько:
- Тщательно предохраняться от зачатия, начиная с первого дня цикла, в котором назначена диагностика. Рентгеновское излучение и компоненты контрастного вещества способны негативно влиять на развитие эмбриона. Возможно и такое, что оплодотворенную и передвигающуюся по трубе яйцеклетку просто смоет введенным веществом в брюшную полость. Нельзя пренебрегать данным пунктом, поскольку очень часто беременность, наступившую незадолго до ГСГ или сразу после нее, приходится прерывать даже на больших сроках.
- В течение 7 дней, предшествующих процедуре, нельзя проводить спринцевание и вводить во влагалище вагинальные свечи без указаний лечащего врача.
- Поскольку диагностическая процедура проводится без наркоза, имеет смысл обговорить со специалистом вопрос обезболивания. Если оно не предусмотрено, то можно в самостоятельном порядке принять спазмолитик либо анальгетик за 30 минут до ГСГ (к примеру, “Но-шпу” или “Баралгин”). В особенности это будет полезно женщинам с низким болевым порогом.
- Перед ГСГ принять седативное средство, чтобы снять спазмы мышц, а также избавиться от нервозности.
- За два дня до предполагаемой процедуры следует отказаться от половой жизни.
- В течение трех дней до процедуры не рекомендуется есть продукты, вызывающие газообразование в кишечнике.
Перед проведением ГСГ маточных труб необходимо сдать анализы крови, мочи и мазок на флору. Если результаты покажут наличие воспалительного процесса в половых путях, процедуру придется отложить, в противном случае инфекция перейдет вверх в матку и фаллопиевы трубы.
На процедуру следует взять сменную одежду, прокладки, пеленку, обувь либо бахилы. В любом случае следует сначала проконсультироваться с врачом, поскольку в каждом медучреждении есть свои правила на этот счет. В день исследования ставят очистительную клизму, опорожняют мочевой пузырь и удаляют волосы с лобка.
Точные сроки для проведения исследования зависят от цели диагностики. Если требуется подтвердить наличие эндометриоза, то ГСГ назначают на 7-8 день цикла. Для оценки проходимости яйцеводов процедуру проводят во второй фазе цикла. При подозрении на миому матки гистеросальпингографию назначают в любую фазу цикла.

Самыми оптимальными для проведения ГСГ являются первые 14 дней после месячных. На этом сроке эндометрий еще очень тонкий, а потому способен обеспечить свободный доступ в устья фаллопиевых труб.
- при общих инфекционных процессах, протекающих в организме (грипп, ринит, ангина, фурункулез, тромбофлебит и т. д.);
- гипертиреозе;
- тяжелых заболеваниях почек и (или) печени;
- недостаточности сердечно-сосудистой системы;
- острых воспалениях в матке, яичниках и яйцеводах;
- инфекционном воспалении большой железы в преддверии влагалища;
- цервиците (воспалении шейки матки);
- плохих анализах крови и (или) мочи.
Абсолютными противопоказаниями являются беременность и повышенная чувствительность к йоду.
Гистеросальпингография – это в первую очередь информативный метод исследования, который назначается с целью определения причин женского бесплодия. После ГСГ маточных труб беременность не наступает, поскольку данный метод является лишь терапевтической мерой. Однако процедура позволяет оценить состояние яйцеводов и скорректировать последующие действия врача-гинеколога, репродуктолога и будущей матери для наступления желанной беременности.
При гистеросальпингографии возможны побочные эффекты, связанные с тем, что во время диагностики применяется красящее вещество. Последствия ГСГ маточных труб:
- схваткообразные боли;
- повышение температуры тела;
- выделение кровяного влагалищного секрета в небольшом объеме;
- тошнота;
- задержка менструации.

После исследования желательно исключить физические нагрузки. Если недомогания сохраняются более 1-2 дней, необходимо сообщить о них врачу.
Для проведения процедуры ГСГ используется рентгеновское излучение. Однако средняя доза облучения, которую получает пациентка при обследовании, гораздо меньше той, что способна вызвать мутации и повреждение тканей. Следовательно, облучение, получаемое при ГСГ, не может навредить ни будущей маме, ни ее детям.
В течение первых дней после ГСГ маточных труб возможно выделение скудного кровянистого либо слизистого влагалищного секрета. Также пациентку могут беспокоить незначительные боли между ног либо внизу живота. В большинстве случаев эти симптомы быстро исчезают и не требуют особого лечения. При сильном дискомфорте разрешается выпить обезболивающее.
В течение 2-3 дней после гистеросальпингографии нельзя:
- пользоваться гинекологическими тампонами (разрешается применять гигиенические прокладки);
- проводить спринцевания;
- лежать в ванной, ходить в баню или сауну (разрешается мыться под душем).
Многие пациентки, которые были направлены на процедуру впервые, испытывали страх. Все отзывы о ГСГ маточных труб можно условно поделить на две группы: в одних говорится о том, что при гистеросальпингографии женщины испытывали сильную боль (60 %), в других – небольшой дискомфорт, сопоставимый с ощущениями при обычном осмотре у гинеколога (40 %).
В данном случае важно настроить себя на позитивный лад, а также расслабить мышцы брюшной полости и вагины. Чем спокойнее женщина, тем меньше дискомфорта она будет испытывать.

Контрастное вещество, попавшее в брюшную полость, в редких случаях способно вызывать небольшое раздражение, которое проявляется тянущей болью в нижней части живота (как перед менструацией). Отзывы о ГСГ маточных труб подтверждают, что после процедуры неприятные ощущения проходят в течение 1-2 суток. В эти дни из половых путей может выделяться контраст, поэтому после процедуры желательно пользоваться гигиеническими прокладками.
ГСГ фаллопиевых труб – это гинекологическая процедура, применяемая врачами для выявления непроходимости яйцеводов и других женских заболеваний. Зачастую именно это исследование помогает установить истинные причины бесплодия и дает возможность женщине выбрать правильный метод лечения для того, чтобы в будущем испытать радость материнства.
Гистеросальпингография, или ГСГ, является процедурой, в ходе которой исследуется проходимость фаллопиевых труб для диагностики бесплодия. Маточные трубы – это узкие каналы 0,1-1 см в диаметре и 10 см в длину, которые исходят из матки и достигают яичников, непосредственно по ним продвигается оплодотворенная яйцеклетка к матке. Поэтому в случае непроходимости труб беременность невозможна. Также довольно часто наблюдаются случаи частичной непроходимости, что может стать причиной развития внематочной беременности, ведь в таком случае яйцеклетка останавливается в трубе и имплантируется к ее стенке. Для определения проходимости маточных труб применяют несколько методов:
диагностическая лапароскопия фаллопиевых труб;
трансвагинальная гидролапароскопия и фертилоскопия;
эхогистерсальпингоскопия, УЗИ гидросонография;
ГСГ маточных труб.
Метод гистеросальпингоскопии заключается в выполнении рентгенографического исследования с введением контрастного вещества, которое потом анализируется. Контрастное вещество в большинстве случаев содержит йодсодержащие препараты, которые являются малотоксичными и при этом хорошо контрастируют при рентгенографии.
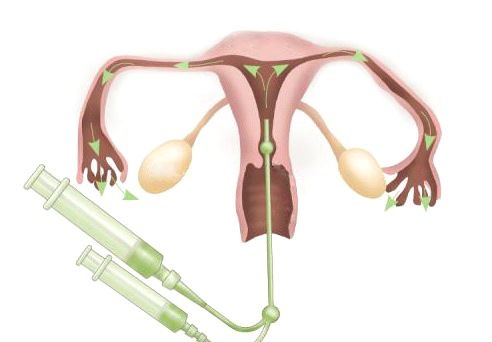
Варианты выполнения процедуры: ее недостатки и преимущества
Сонографическая, эхографическая, ультразвуковая ГСГ, УЗГСС
Это ультразвуковое исследование с введением в полость матки жидкости – физраствора, раствора фурацилина или глюкозы. Недостатком данного метода считается небольшая информативност и возможность только единовременного осмотра одним врачом в процессе УЗИ, поскольку снимки процедуры не делаются, и другие специалисты не могут их рассмотреть в дальнейшем. Преимуществом является быстрота и малая инвазивность метода, небольшая болезненность и отсутствие радиационного облучения.
Рентгеновский ГСГ
При этом в полость матки вводятся урографин, верографин, уротрастат при помощи специального катетера, и выполняется серия рентгеновских снимков. Достоинством данного метода является наглядность и возможность изучения результатов другими специалистами, выполнение сравнения снимков в динамике, что не получится сделать при УЗГСС. Недостатком является облучение, вероятность обострения процесса в придатках после исследования, незначительная болезненность в процессе процедуры и после нее. Хотя лучевая нагрузка при данном методе минимальна, нужно предохраняться в менструальном цикле от беременности, поскольку вероятность негативного воздействия на эмбрион сохраняется.
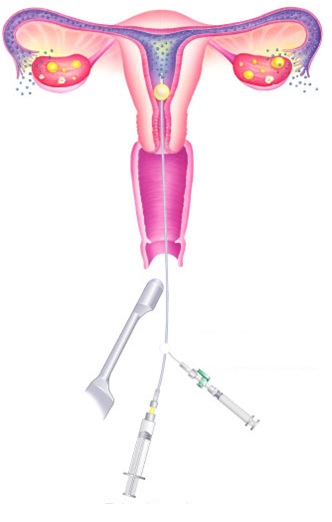
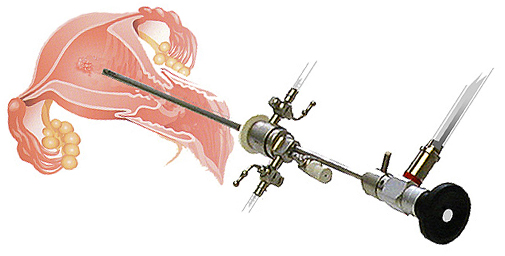
Для проведения процедуры после выполнения гинекологического осмотра в зеркалах, вводят местную анестезию, в шейку матки врач вводит небольшую канюлю. При помощи шприца посредством канюли в полость матки нагнетается контрастная жидкость, которая имеет свойство задерживать рентгеновские лучи. Необходимо, чтобы жидкость заполнила полость матки и проникла в фаллопиевы трубы, при этом выполняют серию снимков (4-6), после чего инструмент извлекают из шейки, жидкость всасывается в кровь и в дальнейшем выводится из матки.
При ГСГ маточных труб есть боль? Поскольку данная процедура вполне может являться болезненной, в большинстве случаев вводят «Лидокаин» (местный анестетик). Также после проведения процедуры некоторые женщины могут испытывать болезненные ноющие ощущения в области низа живота на протяжении нескольких последующих дней.
Болезненность процедуры индивидуальна для каждой женщины, все зависит от болевого порога каждой конкретной пациентки и от состояния придатков и матки. В одних случаях даже при наличии обезболивания женщины испытывают сильные болевые ощущения в процессе введения вещества и после процедуры, тогда как в других случаях ощущаются лишь незначительные боли в области низа живота, которые усиливаются в процессе выведения жидкости и прекращаются спустя 30 минут после выполнения обследования.
Категорическими противопоказаниями для проведения гистеросальпингографии являются:
Аллергия на контрастное вещество, в некоторых случаях у женщин присутствует аллергия на йодсодержащие препараты. Другие активные вещества с нестабильными электронами могут являться более токсичными и наносят вред организму.
Беременность – обязательным условием является проведение теста на беременность перед выполнением ГСГ.
Любые воспалительные заболевания и процессы во влагалище, на придатках и шейке матки, поскольку высок риск развития рецидива хронической инфекции или самопроизвольного воспаления после проведения процедуры вследствие активности контрастной жидкости. Поэтому обязательным является гинекологический осмотр перед процедурой и мазок из влагалища.
Подготовка к гистеросальпингографии, на какой день ее выполняют?
Подготовка к ГСГ фаллопиевых труб довольно простая, перед процедурой нужно придерживаться таких правил:
за неделю до процедуры не стоит использовать тампоны, свечи, вагинальные таблетки и другие вагинальные средства;
за неделю до процедуры запрещено использовать средства интимной гигиены и выполнять спринцевания;
за 1-2 дня до процедуры стоит исключить половые контакты.
Чаще всего гистеросальпингографию проводят после месячных в течение 2 недель, это можно объяснить тем, что слизистая оболочка матки в это время имеет небольшую толщину, и не может перекрывать выходы в фаллопиевы трубы, также женщина еще не может быть беременной.
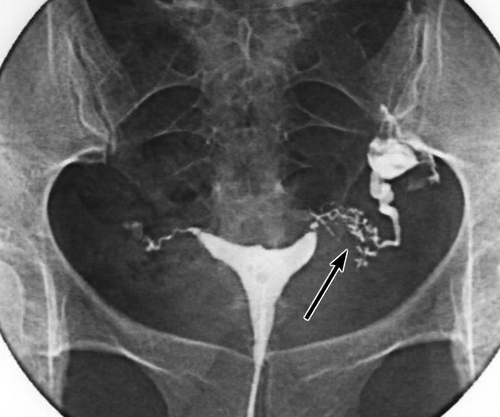
На рентгенологических снимках при отсутствии спаек отлично просматривается матка, наполненная жидкостью, узкие каналы труб и вытекающая в брюшную полость жидкость. При этом врач может сделать заключение о проходимости маточных труб. Если же контрастное вещество остановилось в каком-либо конкретном участке трубы – можно говорить о наличии непроходимости. По результатам ГСГ можно определить не только проходимость труб, но и диагностировать такие заболевания, как спайки в полости матки, спайки, которые давят снаружи, гидросальпингикс, миома матки, полипы в матке.
Даже в случае удачно проведенной процедуры могут присутствовать неточные результаты. Исследования, которые проводятся для определения способности эффективно определять нарушения состояния труб матки составляют около 65%, специфичность 80%, а именно определение конкретного заболевания из списка возможных. Для того чтобы проверить состояние полости матки, может быть назначена гистероскопия.
Данная процедура является безопасной и чаще всего не может стать причиной развития осложнений или последствий. В некоторых случаях, довольно редко, могут возникать сильные аллергические реакции на контрастное вещество, особенно осторожными нужно быть тем женщинам, которые склонных к аллергическим реакциям и имеют бронхиальную астму, также осторожными нужно быть при наличии аллергического ответа на некоторые химикаты. Довольно редко при неудачном выполнении процедуры, когда у врача недостаточно опыта, может возникать перфорация стенки матки и кровотечение, также довольно часто при наличии хронических инфекций может возникнуть рецидив воспаления придатков или эндометрита.
Гистеросальпингография (ГСГ) маточных труб: разновидности, подготовка и проведение процедуры

Гистеросальпингография – один из самых точных на сегодняшний день методов диагностики проходимости маточных труб.

Запишитесь на бесплатный прием к врачу-гинекологу, который окажет квалифицированную консультацию и, при необходимости, выпишет направление на ГСГ.

ГСГ маточных труб – серьезное обследование, требующее соблюдения правил подготовки.
General Electric Brivo DR-F – цифровая система, разработанная с учетом самых современных рентгенографических технологий. Обладает сниженным уровнем лучевой нагрузки.

Комплексное обследование при планировании беременности обязательно для каждой женщины, заботящейся о себе и будущем малыше.

От профессионализма врача-рентгенолога зависит качество снимка внутренних органов. Проходите ГСГ только у квалифицированных специалистов.

Специальная дисконтная программа позволит сэкономить на всех видах медицинских обследований.
В современных диагностических центрах ГСГ проводится с учетом индивидуальных особенностей пациентки, а результаты могут быть записаны на цифровой носитель.
Врачи с сожалением отмечают рост числа бесплодных пар в последние несколько десятилетий. Если еще в 1970-е годы ¬количество семей, в которых не было детей, составляло около 5%, то сегодня этот показатель вырос примерно до 15%. Сознательный выбор родителей, так называемых «чайлд-фри», занимает здесь достаточно скромное место: в основном люди сталкиваются с проблемой невозможности зачать ребенка. Одной из самых распространенных причин женского бесплодия является патология маточных (фаллопиевых) труб, которую можно выявить с помощью специального обследования – гистеросальпингографии (ГСГ). О том, как, зачем и когда его нужно делать, мы и расскажем в этой статье.
ГСГ – метод исследования проходимости маточных труб
Но для начала – несколько слов о том, что же такое маточные трубы и какую роль они играют в зачатии. Это отдел репродуктивной системы, который фактически соединяет яичник и матку. Яйцеклетка, созревающая в яичнике и выходящая из фолликула, попадает сначала в своеобразный «коридор» – фаллопиеву трубу. Если яйцеклетка встречается со сперматозоидом, то именно в маточной трубе происходит оплодотворение, и зародыш движется по ней в полость матки, где прикрепляется к стенке (имплантируется) и затем развивается в течение 9 месяцев. Таким образом, маточная труба должна быть проходима, без этого наступление нормальной беременности просто невозможно.
По разным причинам проходимость маточных труб может нарушаться: из-за воспалительных процессов, спаек, инфекционных заболеваний и т.д. В этом случае яйцеклетка не может пройти тот «путь», по которому она должна попасть в полость матки, и поэтому беременность не наступает. Бывают ситуации, когда зародыш имплантируется не в полости матки, а непосредственно в маточной трубе: это называется внематочной, или трубной, беременностью. Такое развитие событий опасно для женщины, так как обычно приводит к разрыву трубы примерно на 4-6 неделе беременности.
Надеемся, теперь вам стало понятно, почему гинекологи направляют женщин с диагнозом «бесплодие» на проверку проходимости маточных труб: неправильное функционирование этих органов является серьезным препятствием к зачатию.
Метод обследования состояния маточных труб и полости матки называется гистеросальпингографией (от hystera – матка (греч.) и salpinx – маточная труба (греч.)). Суть обследования состоит в том, что полость матки и маточных труб заполняется контрастным веществом, которое вводится с помощью катетера через влагалище. Затем, используя методы рентгена или УЗИ, врач изучает состояние органов (контрастное вещество позволяет выявить различные образования, спайки, воспаления и т.д.), а также фиксирует, выходит ли контраст через маточные трубы в брюшную полость. Если это происходит, состояние маточных труб в норме, их проходимость не нарушена.
Существует два вида ГСГ – рентгеновская и эхогистеросальпингоскопия (эхо-ГСГ маточных труб). При использовании рентгена контраст вводится не сразу, а порциями, и врач последовательно выполняет несколько снимков. При УЗИ в матку вводится физиологический раствор, который оказывает дополнительное терапевтическое действие, например, разрывая небольшие спайки. Именно поэтому после ультразвуковой ГСГ нередко наступает долгожданная беременность, если проблема состояла лишь в наличии небольших патологий.
Общим показанием к проведению ГСГ является диагностика для выявления причин бесплодия. Также обследование назначается женщинам, у которых было несколько выкидышей, для установления причин невынашивания ребенка.
Другими показаниями к гистеросальпингографии являются:
- уже диагностированные патологии матки: для контроля ее состояния;
- аномалии развития матки и маточных труб;
- подозрение на туберкулез половых органов;
- подозрение на истмико-цервикальную недостаточность.
Противопоказаниями для проведения процедуры являются, например, почечная или сердечная недостаточность, гипотиреоз, острые воспаления половых органов, маточные кровотечения, наличие изменений в анализах крови и мочи, а также аллергия на йод. Кроме того, ГСГ нельзя проводить даже при небольших шансах на наличие беременности. Дело в том, что при рентгеновской ГСГ воздействие рентгеновских лучей на плод имеет крайне негативные последствия. При ультразвуковой ГСГ зародыш может быть буквально «вымыт» из полости матки или маточной трубы током контрастного вещества.
Гистеросальпингографию назначают на первую половину цикла, желательно в первые несколько дней после окончания менструации. В этот период эндометрий матки тонкий, шейка матки более мягкая, поэтому врач имеет лучший обзор и введение катетера не требует усилий. При этом менструальные выделения должны закончиться, иначе сгустки крови могут исказить картину, которую видит врач.
Перед исследованием нужно сдать анализы крови и мочи, а также мазок на флору. При наличии патогенной флоры проведение ГСГ рискованно, так как инфекция может «подняться» в полость матки.
Во время ГСГ женщина лежит на кушетке. Если обследование проводится с помощью рентгена, то аппарат находится над ней. Если выполняется УЗИ, то врач использует вагинальный датчик. Перед введением катетера врач обрабатывает половые органы, влагалище и шейку матки антисептиком.
Как правило, ГСГ проходит безболезненно, но некоторый дискомфорт пациентки все-таки испытывают: пока катетер вводится во влагалище и нагнетается жидкость. Ощущения можно сравнить с тянущими болями в первые дни менструации. Тяжелее процедуру переносят нерожавшие женщины, так как шейка матки у них плотная, продвижение катетера может быть затруднено. Если пациентка знает, что в первые дни менструации боли доставляют ей серьезный дискомфорт, и волнуется перед обследованием, не в состоянии расслабиться, она может попросить врача сделать ей местное обезболивание.
Также можно принять препарат, снимающий спазмы (например, «Но-шпу»): спазмированные маточные трубы могут исказить результаты проверки.
Продолжительность процедуры составляет около 40 минут, большая часть времени требуется на выход контрастного вещества из труб в брюшную полость. После процедуры женщине необходимо некоторое время оставаться в палате, чтобы исключить возникновение кровотечения. После ГСГ возможны мажущие выделения из влагалища.
Гистеросальпингография позволяет увидеть патологии как маточных труб, так и матки. В первую очередь врач оценивает размеры органов (в результате ГСГ, например, может быть диагностирована инфантильная матка, то есть имеющая меньшие размеры, чем в норме). Также хорошо видно взаимное расположение матки и труб, – когда контрастное вещество доходит до них.
Благодаря наличию контраста врач также видит особенности внутренней стенки матки: неровный рельеф иногда свидетельствует о воспалении, спайках, наличии полипов и миом. Также доктор может предположить рак матки, однако «картина» этой патологии бывает разной, поэтому обязательно назначаются дополнительные обследования, в том числе биопсия тканей.
Отслеживая прохождение контрастного вещества по полости матки в динамике, врач поэтапно осматривает орган, отмечая особенности эндометрия на всем протяжении органа.
Когда контрастное вещество доходит до выхода из трубы, доктор следит за его перемещением в брюшную полость. Если яйцеводы полностью закрыты, контрастное вещество будет растягивать трубу. При частичной проходимости излитие будет незначительным. Если в трубе есть спайки, то врач увидит на экране чередование темных и светлых участков. После процедуры снимки, на которых наиболее отчетливо видно состояние матки и труб, выдаются пациентке на руки.
ГСГ можно сделать как в государственном, так и в коммерческом медицинском центре. Стоимость процедуры в среднем составляет от 3500 рублей и выше. При проведении процедуры важны как качество аппаратуры, так и квалификация врача – исследование требует высокой точности и правильной интерпретации результатов.
Рекомендуем вам сделать обследование в сети «ИНВИТРО». Помимо высокой квалификации специалистов компании, нужно учитывать возможность быстро сделать все предварительные анализы (в случае ГСГ они действительны в течение 5 дней). Подобное комплексное обслуживание пациентов и комфорт во время обследования важны для женщин, многие из которых испытывают стресс перед процедурой.
Лицензия Министерства здравоохранения Московской области № ЛО-50-01-006731 от 17 июня 2015 г. Возможны противопоказания. Посоветуйтесь с врачом.
