Самое полное освещение темы: «панкреатит что можно кушать при обострении» с детальным разбором и рекомендациями от профессионального диетолога.
Резкие опоясывающие боли в верхней половине живота, отдающие в спину, снижение давления, учащенное сердцебиение, изнуряющая тошнота и рвота – все это симптомы воспаления поджелудочной железы, серьезного заболевания, больше известного как панкреатит. Дисфункция поджелудочной железы чревата неприятными последствиями, среди которых риск развития диабета и даже онкологические заболевания, поэтому проблему нельзя игнорировать.
«Скорой помощью» при обострении панкреатита должен стать постельный режим и полный покой, холодные компрессы на верхнюю часть живота, а также грамотно подобранная диета, которая позволит важному органу пищеварительной системы временно не синтезировать ферменты и немного «отдохнуть». Это поможет поджелудочной железе быстрее восстановить нормальное функционирование и вернуть больному хорошее самочувствие.

Что можно кушать при обострении панкреатита
Для облегчения общего состояния рекомендуется ступенчатая схема питания, которая делится на три этапа и включает в себя период голодания, постепенное введение в рацион определенных видов продуктов и плавный переход к полноценному питанию.
Главным принципом организации питания в первые дни «острого» периода является полный отказ от пищи. Больному разрешается пить только минеральную воду без газа (для подавления секреции желудочного сока), некрепкий чай или слабый отвар шиповника. Это обеспечит разгрузку желудочно-кишечного тракта и предотвратит развитие осложнений и прогрессирования воспалительного процесса.

Щадящая диета при остром панкреатите
Пока не будет устранена причина обострения, голодный период необходимо продолжать – зачастую для облегчения состояния необходимо 2-3 дня. В особо тяжелых случаях подобный способ питания следует продолжать от недели до месяца, но в таких ситуациях человеку необходима госпитализация и медикаментозная поддержка.

Диета при обострении хронического панкреатита
С улучшением состояния больного, когда симптомы заболевания начинают затухать, разрешается постепенно пополнять рацион питания определенными продуктами и напитками.
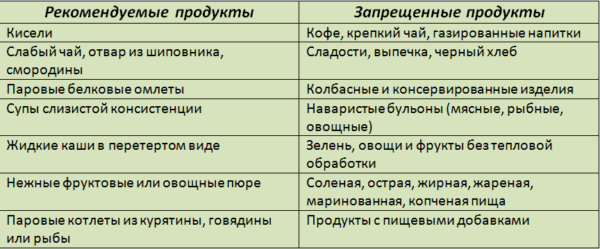
Разрешенные и запрещенные продукты при панкреатите
Подбирая меню, необходимо учесть несколько важных моментов:
- следует придерживаться принципа дробного питания (кушать небольшими порциями 5-7 раз в день в четко установленное время);
- не стоит кормить больного насильно (лучше немного сдвинуть временной график приема пищи до появления аппетита);
- не менее важный фактор риска – переедание (суточная норма пищи (учитывая выпитую жидкость) не должна превышать 2,5 кг);
- еду нужно подавать теплой или комнатной температуры;
- блюда могут быть сварены либо приготовлены на пару и должны иметь однородную консистенцию (можно протереть в блендере);
- пища должна быть обезжиренной, чтобы избежать функционального напряжения поджелудочной железы;
- количество калорий может варьироваться от 500-1000 ккал в день (в зависимости от общего состояния пациента и его физических нагрузок).

Как питаться при панкреатите
В приоритете молочные протертые супы, жидкие и полужидкие каши на воде, овощные пюре, кисели и компоты. В комплексе с медикаментозным лечением удается максимально быстро добиться положительной динамики в состоянии больного.
При снятии большинства симптомов заболевания можно расширить рамки рациона питания. Однако нельзя забывать, что диета должна способствовать разгрузке поджелудочной железы, а также уменьшению желудочной секреции. Пищу так же следует принимать небольшими порциями с интервалом не более 4 часов. Кроме того, в этот период рекомендуется подключить употребление фолиевой кислоты и витаминов A, B1, B2, B12, C, PP и K, но только после консультации с врачом.

Разрешённые продукты при панкреатите
Основное меню должно включать:
- нежирную рыбу и отварное мясо курицы, кролика, а также телятину и индейку;
- слизистые супы и жидкие каши в качестве гарнира (исключение составляют пшенная и перловка);
- молотые сухофрукты, размоченные водой (при минимальной калорийности в них много веществ, полезных для нормализации работы ЖКТ);
- картофель, свеклу, морковь, кабачок, тыкву, цветную капусту в отварном, запеченном или протертом виде;
- яичные белки;
- кефир и диетический творог;
- сухое печенье.

Разрешенные и запрещенные сыры при панкреатите
В качестве основных напитков лучше использовать минеральную воду (негазированную) или несладкий чай, а также сладкие компоты, желе, кисели и свежевыжатые соки, разведенные водой (в пропорции 1:1). Постепенно можно вводить свежие фрукты и овощи (кроме редьки, лука и чеснока). Главное, не заправлять их растительным маслом, сметаной или майонезом. Также допускается употребление хлеба.
Совет! Желательно кушать вчерашний хлеб, либо перед подачей на стол кусочки свежего подсушить в духовке.
Чтобы исключить переход острого панкреатита в хроническую стадию, необходимо составить список пищевых ограничений, избегая продуктов, стимулирующих активную работу поджелудочной железы, и учитывая индивидуальную непереносимость.

Запрещённые продукты при панкреатите
Из ежедневного рациона необходимо полностью удалить:
- жирную мясную пищу, сало и некоторые виды рыбы (кефаль, семгу, сома, карпа, палтуса), а также икру;
- свиной и бараний жир;
- ржаной хлеб;
- мясные субпродукты (колбасы, рулеты, сардельки, сосиски и так далее) и копчености;
- консервы, соления, маринады;
- острые специи, пряности и приправы;
- некоторые виды овощей (редьку, брюкву, редис, лук и чеснок, а также белокочанную капусту, грибы и бобовые с высоким содержанием грубой клетчатки);
- кислые фрукты;
- апельсин, лимон, мандарин и другие виды цитрусовых;
- цукаты;
- сгущенное молоко;
- глазированные сырки и жирную сметану;
- газированные и кофейные напитки;
- изделия из шоколада, торты, пирожные, бисквиты, мармелад, карамель, леденцы и другие сладости.

Что запрещено есть в первую неделю после обострения панкреатита
Совет! От фаст-фуда (картофеля фри, хот-догов), чипсов, сухариков, соленых орешков лучше отказаться навсегда, чтобы избежать обострений заболевания.
Кроме того, следует ограничить употребление алкоголя (не только крепких напитков, но и слабоалкогольных коктейлей). Спиртное может спровоцировать спазм сфинктера Одди (клапанного устройства, которое обеспечивает движение ферментов в кишечник и одновременно не дает выйти перевариваемой пище). После принятия «горячительного» клапан может своевременно не открыться, и пищеварительный сок будет заблокирован в протоках, что станет причиной острого приступа и неприятных последствий.

Список продуктов при панкреатите
Ориентировочное ежедневное меню при обострении панкреатита
Строгая диета не является приговором. Из разрешенных продуктов можно приготовить массу вкусных и полезных блюд. Перед тем, как составить сбалансированный рацион питания на каждый день необходимо посоветоваться с врачом и учесть все его рекомендации. Но если нет возможности обратиться к специалисту, облегчить этот процесс поможет ориентировочное меню, в котором собраны все необходимые продукты в допустимых дозах и указано рекомендованное время приема.





Совет! В процессе приготовления блюд пищу нельзя солить. Разрешается добавить в еду немного соли только перед подачей на стол, но ее объем не должен превышать 10 г в день.
Организму потребуется время на восстановление после обострения, поэтому диету при панкреатите желательно соблюдать длительный период (от 6 до 12 месяцев), строго придерживаясь всех рекомендаций и советов врача.

Диета в первую неделю после обострения панкреатита
Приступ панкреатита не должен становиться преградой для позитивных эмоций. И если боли отступили, можно порадовать больного аппетитными деликатесами, приготовленными строго в рамках допустимых норм и объявленной диеты.

Полезные фрукты при панкреатите
Для этого пригодится несколько простых и интересных рецептов.
- Нежное куриное суфле (вареное мясо птицы смешать с белком и приготовить в форме на пару. При желании, курицу можно заменить телятиной).
- Аппетитная запеканка из вермишели (взять по 30 г вермишели, творога и молока; творог растереть с отварной вермишелью; ¼ яйца взбить с молоком; все смешать, по вкусу добавить сахар, выложить в форму и запечь).
- Клубничный десерт (смешать 1 взбитый белок с сахарной пудрой и ванилином; набирать ложкой и опускать в кипящую воду, формируя шарики; украсить ими густой клубничный кисель, разлитый по бокалам).
- Зразы из филе судака (400 г рыбного филе пропустить через мясорубку; 100 г белого батона размочить в 0,5 ст. молока, отжать, растереть и добавить взбитый белок; все смешать в однородную массу, слегка присолить; с помощью ложки сформировать зразы и опустить в кипящую воду на 15-20 минут).

Лечебное меню при панкреатите
Пользуясь списком разрешенных и запрещенных продуктов, можно пополнить копилку рецептов собственными находками. Благодаря кулинарным экспериментам, пациент сможет не только утолить аппетит, но и получить массу положительных эмоций, что немаловажно для успешного результата курса лечения.
Диета является основой комплексного лечения панкреатита, и строгое ее соблюдение позволяет быстрее справиться с недугом. Малейшие отступления от выбранного курса могут негативно повлиять на результат терапии, ведь каждое обострение приводит к появлению соединительных рубцов в зонах воспаления, поэтому железистой ткани, нормально выполняющей свою функцию, в поджелудочной железе остается все меньше. Как следствие, снижается выработка ферментов, и нарушаются пищеварительные процессы.
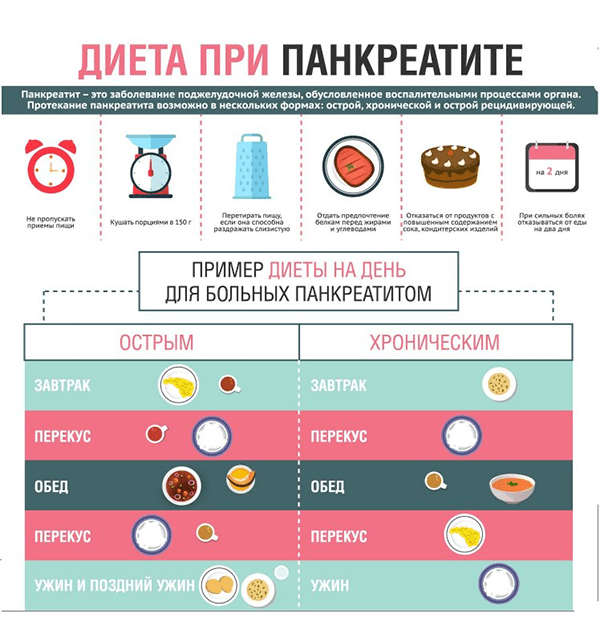
Диета при хроническом и остром панкреатите
Кроме пищевых ограничений, успех реабилитации во многом зависит от образа жизни пациента, разумной физической активности и отказа от вредных привычек. Это позитивно скажется не только на деятельности поджелудочной железы, но и на работе всех функций организма, а главное, позволит избежать повторных приступов.
Берегите себя и будьте здоровы!
Панкреатит, как любое заболевание желудочно-кишечного тракта, требует строгого соблюдения диеты. Рацион зависит от формы панкреатита: острой или хронической. При острой форме выздоровление поджелудочной железы возможно. При хронической – процесс уже необратим, можно лишь поддерживать состояние организма, увеличивать продолжительность периода ремиссии.
Острая форма способна перейти в хроническую. Чаще причинами хронической формы становится развитие сторонних заболеваний (гастрит либо холецистит), неправильное питание, злоупотребление алкоголем.
После появления симптомов потребуется уменьшить нагрузку на поджелудочную. Питание при панкреатите следует ограничить, лучше сесть на голодный паёк. При появлении сильных болей человека госпитализируют. Если больной не обращается за врачебной помощью, состояние ухудшается. Первые дни нахождения в больнице нельзя кушать, поддержание организма осуществляется за счет внутривенных инъекций глюкозы и прочих питательных веществ. Показано обильное употребление жидкости. Пьют негазированную минеральную воду, отвар из ягод шиповника.
Если панкреатит невысокой степени тяжести, по истечению 3 – 6 дней, в зависимости от самочувствия, разрешается жидкая пища, пюре либо каша.
Для предотвращения ухудшения состояния, пока болезнь не стала хронической, при остром панкреатите изменяют подход к питанию, убрав из меню отдельные продукты, активизирующие работу поджелудочной железы. Исключается: жирное, острое, кислое, маринованное. Запрет налагается на хлебобулочные изделия, кофе, какао, алкоголь, молоко, яйца, избранные виды мяса.
Здоровое питание признано основным средством лечения при заболевании. Рекомендуется питаться 6 раз в сутки, упирая на полезные продукты, облегчающие пищеварение. Количество калорий соотносится с потраченной за день энергией.
При хроническом панкреатите рекомендуется нежирное мясо. Индейка, кролик, говядина, курица станут отличными источниками белка животного происхождения, витаминов, железа и фосфора. В привычном виде яйца нельзя, разрешается использовать в качестве компонента к блюду. Возможно потребление нежирных сортов рыбы. Молоко относится к запрещенным продуктам, допустимо употреблять в составе каш. Кисломолочные продукты относятся к списку рекомендованных. Сыр разрешен на стадии ремиссии.
Для приготовления потребуется отваривать продукты либо использовать пароварку. Жарить при панкреатите нельзя.

К рекомендованным продуктам относятся каши, овощи, некислые фрукты. В качестве напитков используют чай, компот, кисель. Разработана специализированная смесь, с добавлением необходимых витаминов.
При желании разнообразить список продуктов и ввести новые разрешается, осторожно, начиная с небольших размеров ложки либо эквивалентной порции. Если побочных эффектов не проявилось, равномерно увеличивают порцию. Если появится тошнота, отрыжка либо подозрительный симптом, прием продукта немедленно прекращают.
При составлении меню следует попросить список продуктов, разрешённых к употреблению, у лечащего врача, а не практиковать самолечение, усугубляя сложную ситуацию.
Сложно соблюдать диету, носящую длительный либо пожизненный характер. Чтобы не запутаться с запрещёнными и разрешёнными продуктами, составляется таблица.
Чтобы овощи меньше нагружали пищеварительную систему, их требуется подвергать тепловой обработке. Идеальным считается приготовление на пару и варка. Продукты при панкреатите тушат или запекают. Суп, сделанный на овощном бульоне, становится важным элементом питания при панкреатите. А перетёртый при помощи блендера до кашицы суп-пюре облегчит работу поджелудочной железы.
Овощи приветствуются. Лучшим выбором окажутся: тыква, свёкла, кабачки, цветная капуста и морковь.

В период ремиссии постепенно добавляют белокочанную капусту и помидоры, если не проявятся симптомы ухудшения состояния. Овощи подвергаются термообработке, не употребляются в пищу в сыром виде.
К запрещенным овощам относятся баклажаны, редька, репа, репчатый лук, чеснок.
Баклажаны не следует кушать из-за возможного содержания соланина, увеличивающегося в массе во время созревания плода. Недозрелые овощи окажутся менее вредны.
Редька, репа и редис вызывают обострение при ремиссии хронического панкреатита, оказывая раздражающее воздействие на пищеварительные пути.
При обострении болгарский перец запрещен из-за повышенного содержания аскорбиновой кислоты и прочих биологически активных веществ. В фазе ремиссии овощ употреблять позволяется.
Возможность выбора фруктов и ягод у болеющих панкреатитом небольшая. В перечень разрешенных к употреблению продуктов входят сладкие яблоки, желательно запеченные, груши, бананы. В период ремиссии едят папайю, гранат, дыню (дольку в день), авокадо, сливы, хурму.
Ягоды разрешены вне фазы обострения. Сюда относится черешня, брусника, виноград. Муссы либо компоты варят на основе клубники, малины, смородины, крыжовника, голубики и брусники.
Плоды выбирают исключительно спелые, рекомендуется запечь либо сделать компот. Свежие фрукты и ягоды разрешены в малых количествах, начинать рекомендуется, не спеша.

Отвар из ягод шиповника – полезен при панкреатите. Напиток включает обилие витамина С, антиоксидантов и прочих полезных веществ, является общеукрепляющим, восстанавливающим организм средством.
Не каждый вид мяса допустим при панкреатите из-за сложности переваривания и содержания стимулирующих выработку ферментов веществ, приводящей к увеличению нагрузки на железу. Подходят для употребления крольчатина, индюшатина, говядина и мясо курицы.
Для подготовки к применению требуется очистить мясо от костей, хрящей, жира, кожи и прочих плохо усваиваемых элементов. Из мясного сырья готовят супы, тефтели, паровые котлеты, суфле, рулеты, запеченные эскалопы, тушеное либо пропаренное мясо с овощами.
Бульоны, сало, сосиски относятся к запрещенной пище. При панкреатите нельзя свинину, баранину и мясо утки. Как бы ни хотелось вкусить ароматной корочки, сдобренной специями, прожаренной свинины либо шашлыков, нарушение диеты способно привести к фатальным последствиям.
Главный критерий отбора продуктов при панкреатите заключается в проценте жирности. Превышение 8% жирности грозит возникновением тошноты, рвоты, боли и диареей.
Наименее жирной рыбой признан минтай, пикша, треска и речной окунь. Потом следует камбала, щука и налим. Чуть большей жирностью обладает морской окунь, сельдь, макрель, хек.
Умеренно-жирная рыба (8% жирности) вводится на стадии ремиссии в малых количествах. Сюда относят горбушу, сома, мойву, карпа, кету, тунца и леща. Крайне жирными сортами считаются осетр, скумбрия, палтус, сайра, лосось.

Из запрещенных блюд указаны консервы, морепродукты, суши и копчёности, кушанья с икрой, вяленая рыба.
Рекомендуется пропаренная либо отварная рыба. Разрешено приготовить котлеты на пару, суфле, запеканку.
Кисломолочные продукты: кефир, нежирный творог, ряженка, йогурт домашнего приготовления – считаются незаменимой частью диеты при заболевании.
Коровье молоко в чистом виде пить нельзя, разрешено использовать в приготовлении блюд: каша, омлет, суфле, картофельное пюре. Допустимо добавить в чай.
Козье молоко при панкреатите восстанавливает работу поджелудочной железы, включает немало минералов и макроэлементов. Перед употреблением потребуется прокипятить.
Сливочное масло разрешено в небольшом количестве.
Йогурты в магазине лучше не покупать. Чтобы продать товар, производители рекламируют продукцию как натуральную, греша против истины. Если в составе указаны загустители, красители, консерванты и прочие добавки, продукт брать не рекомендуется.
Нельзя есть при панкреатите: мороженое, жирный творог, сгущенка, твердые сыры, продукты с добавлением консервантов и прочих вредных добавок.
В качестве гарнира либо основного блюда на завтрак едят каши. Блюда питательны, наполнены необходимыми здоровью веществами.

При панкреатите каша полезна, но не любая. Рисовая, овсяная, манная и гречневая каши не являются опасными. К опасным относят кукурузную, пшенную, бобовые и ячменную – из-за сложности усваивания перечисленных каш.
Необходимо каши чередовать, не использовать постоянно выбранную. Так пищеварительная система привыкнет к разнообразной пище, организм усвоит больше полезных веществ.
Идеальным решением при панкреатите станет овсянка, её разрешено употреблять в дни обострений. Описаны редкие случаи исключений индивидуальной непереносимости, но овсяный кисель справляется с затруднением, упомянутый напиток рекомендуют все врачи поголовно. В первые дни обострения, когда есть нельзя, но требуется поддержание организма в насыщении полезными веществами, овсяный кисель приходит на помощь.
Множество людей обожает сладости. Рассмотрим, как удовлетворить желания при больном животе.
В дни расширения рациона разрешено добавить в меню сладости, лучше сделать вкусные блюда собственноручно. Таким образом, больной знает, рецептуру сладости, осведомлёно об отсутствии консервантов, красителей и прочих искусственных добавок. При изготовлении учитывайте, при панкреатите нельзя шоколад, крем, сгущенку, алкоголь и лимонную кислоту.
Диета при панкреатите поджелудочной железы ограничивает выбор до указанных наименований: мед, варенье, мусс, желе, зефир, мармелад, суфле, сухое печенье, помадка, пастила, конфеты типа «Коровка».
Даже с разрешенными сладостями требуется помнить о съедаемых объемах. Начинать вводить в рацион следует с осторожностью.
Когда хочется заправить блюдо, подчеркнув вкус, приправы становятся необходимым дополнением к еде. При панкреатите нельзя использовать большинство приправ, даже натуральных: лук, чеснок, хрен.Категорически нельзя острую пищу.
Совсем отказываться от привнесения в блюдо оригинального аромата не стоит. Разрешенный вариант – зелень: базилик, петрушка, укроп, тмин, шафран. Травы включают разнообразие витаминов, минеральных веществ, оказывают противовоспалительное действие. В еду разрешено добавить корицу и ванилин в малых количествах.
Из напитков следует выделить чай, россияне напиток потребляют часто, в больших объёмах. Как зайти в гости, не выпив чашечку чая? Напиток при панкреатите разрешён. За сутки положено выпивать до литра. Выбор лучше остановить на зеленом чае либо китайском пуэре. Заварка не должна включать красителей и ароматизаторов.
Прочие напитки при панкреатите, разрешенные к использованию:
- кисель;
- морс;
- отвар шиповника, ромашки, укропа;
- минеральная негазированная вода (Боржоми, Ессентуки, Нарзан);
- разбавленные соки – яблочный и тыквенный.
Под запретом кофе, газировка, квас и концентрированные соки.
Выпивать напитки на основе этанола при заболевании строго запрещается, даже находясь в фазе ремиссии хронического панкреатита. Алкоголь вызывает спазмы внутри железы, ферменты, находящиеся внутри, начинают переваривать орган.
В первые сутки при обострении панкреатита, снижая риск осложнений, больному не положена пища, исключительно вода. Порой голодание продлевается до выяснения причин, вызвавших обострение. Период длится 7-14 дней. По окончании жидкое питание вводят с помощью специальных трубок прямо в кишечник.
Когда болезнь затихает, рацион увеличивают. При обострении теперь разрешают полужидкую пишу, соблюдая температурный режим (18 – 37 градусов). Количество жиров снижается до минимума. Основой питания становятся углеводы. Ценность пищи ежедневно до 500-1000 калорий.
При обострении хронического панкреатита рацион составляют каши, супы-пюре, компоты, кисель, овощные пюре из кабачков, картофеля, цветной капусты. Приемы пищи производятся 6 раз в сутки.
Позволенную и вредную пищу определяет врач. Нельзя, полагаясь на личное суждение, вносить коррективы в диету. Если больной желает изменить состав блюд в питании, требуется первоначально проконсультироваться с лечащим врачом.
Запрещенные продукты при панкреатите плохо усваиваются. Сюда входит алкоголь, кофе, газировка, шоколад, грибы, изделия из сдобного теста, бобовые. Маринады, жареное, копченое, острое, кислое, жирное подлежат исключению из рациона.
Если не соблюдать диету, возможны последствия в виде кровотечений, тромбоза, желтухи, опухоли, диабета, поражения органов. При особо злостных нарушениях наступает летальный исход.
Как следует питаться при панкреатите: полезные и запретные продукты, диета

Под панкреатитом понимают различный по этиологии воспалительный процесс в ткани поджелудочной железы (ПЖ). Одна из основополагающих функций – образование поджелудочного пищеварительного сока, нужного в нормальном акте переваривания поступившей пищи.
Другой важнейшей задачей определена гормональная функция – выработка и контроль инсулина и глюкагона. Без участия ПЖ, здоровый акт пищеварения не возможен. Что можно есть при панкреатите? Какие продукты можно есть при панкреатите?
В идеале для человека создается диета при панкреатите. При подборе врач руководствуется критериями:
- тяжесть течения панкреатита,
- этиология его возникновения,
- непереносимость части пищевых компонентов,
- присутствие сопутствующих заболеваний,
- вкусовые пристрастия.
Как надлежит питаться при панкреатите и его обострении?
При остром панкреатите или декомпенсации существующего хронического панкреатита (ХП) требуется особый подход. Что можно кушать при панкреатите? На первые дни назначается голод, недопущение даже вида и аромата пищи. Лечение ведется в больнице, оформляется постельный режим, и сопровождается осмотрами врачей.
Можно пить при панкреатите? В первые трое суток жидкость компенсируют через внутривенный путь, далее принимать воду внутрь. Основным путем, получения полезных компонентов и воды, признан внутривенный.

Период голодания при остром панкреатите может варьировать от одних суток и в редких случаях до 20. Однако перевод к питанию через рот должен произойти как можно в более ранние сроки.
Принцип диетотерапии: диета вводится поэтапно, ступенчато уширяется перечень продуктов и наращивается объем полезной пищи.
Консистенция блюд полужидкая или умеренно жидкая. Пища предварительно проходит механическое размельчение, температурную переработку и подается при теплой температуре.
Все это помогает нормализовать пострадавшие функции. Регулирует работу организма и производит терапевтический эффект:
- устранение болевого синдрома,
- регуляция завышенных ферментов,
- устранение интоксикации.
Разрешенные продукты при панкреатите сгруппированы в список. Что можно есть при панкреатите?
1 этап. Настроен на сокращение в меню белковой и жиросодержащей пищи, введение углеводистой пищи:
- Диета представлена водянистыми кашами, крупяными супами-пюре из гречи, рисовой крупы, геркулеса.
- Овощи присутствуют в диете в виде овощных ассорти супов, картофельных и кабачковых пюре, муссов из овощей, морковное и тыквенное пюре, соевые бобы.
- Фрукты представлены в виде полужидких киселей, яблочного и грушевого пюре и сока. Можно ли есть фрукты в сыром виде? Свежие фрукты не разрешены, так как активируют бродильную микрофлору в кишечнике, и затем вызывают метеоризм и вздутие, а также усиление жидкого стула.
- Сладкий чай не крепкий, сухарики или баранки пара штук за день, хлеб подсушенный, вчерашний, пшеничный, галеты сухие Мария.

2 этап. Ввод белковосодержащей пищи, начиная с легкоусваиваемых:
- Яичный белок: яйцо всмятку, паровой белковый омлет.
- Мясное пюре из постных разновидностей мяса (говяжье, индюшачье, кроличье, телячье, куриное).
- Рыбное пюре из постных разновидностей рыбы (мясо окуня, филе щучье, филе трески, филе судака, филе минтая).
- Молочнокислые продукты: полужидкий постный творог, полужидкий постный кефир. Можно ли есть молочные продукты? Молоко вводят в готовое блюдо или готовят с ним.
3 этап. Ввод жиросодержащей пищи, с маленьких количеств.
- Сливочное натуральное масло (72%-82%) кладут перед подачей блюда, начиная с 2 грамм и до 20 грамм за день.
- Растительное рафинированное масло от 2 грамм до 15 грамм в сутки.
При панкреатите повреждается ткань ПЖ. Диета снижает продукцию сока ПЖ. Есть продукты при панкреатите, которые усиливают образование сока ПЖ, они запрещены в этот период.

Что нельзя есть при панкреатите?
- Еда, приготовленная из мяса животных и рыбы, под средством жарки.
- Наваристые, жирноватые бульоны из грибов, рыбы или мяса (тушка барана, свиное филе, филе утиное и гусиное, осётр, севрюжье филе, сом, карп).
- Подкопчённые или вяленые блюда, мясные или рыбные.
- Колбасные изделия подкопчённые, ливерная и кровяная колбасы.
- Хлебобулочные товары, свежеиспеченные, мягкие, сдобная выпечка — противопоказаны.
- Консервированная продукция.
- Приправы, пряности, изделия с большой концентрацией экстрактильных веществ (лук, чеснок), кетчуп, майонез, готовые соусы, с включением горчицы и перца или уксуса.
- Крепкие сорта чая, черный кофе, подкисленные соки, газированная вода, энергетические напитки.
- Алкоголь и алкогольсодержащие напитки. Строгий запрет! Алкоголь усиливает продуцирование сока ПЖ и меняет ее биохимический состав, что негативно отражается на ПЖ. Пагубное влияние сказывается и на соседних органах: печень, двенадцатиперстную кишку, желчный пузырь, желудок, сфинктер Одди, сосуды, нервы.
По мере нормализации состояния ПЖ, регресс жалоб, стабилизация лабораторных цифр, варианты диеты разнообразятся, и наращивается объем получаемой пищи. Через неделю введение диеты №5. Рекомендовано получение заместительной ферментотерапии.
Диета №5 (щадящая) по Певзнеру, расшифровка диеты:
 В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А.
В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А.- Еда подготовлена и химически обработанная, измельчена, пройдено тушение или паровая обработка. Прием пищи в охлажденном состоянии исключен.
- Под запретом пряные и острые блюда, прошедшие жарку.
- Лимит соли до 6 грамм за день, минимум холестеринсодержащих продуктов, и товаров, в состав которых включены тугоплавкие жиры.
- Температурный интервал от 20 до 55 градусов.
- Выпивать жидкости до 2 литров в день.
- Режим питания прежний, часто и по чуть-чуть, до 6 раз в сутки.
Перечень продуктов:
При панкреатите, что можно есть? Список продуктов состоит из продуктов животного мира и растительного. Снабжает полезными элементами, уровень углеводов и витаминов, белков, жиров, а также микроэлементов, соответствует заявленным требованиям, энергетически ценная диета.
 Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп.
Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп.- Овощи присутствуют в диете в виде овощных ассорти супов, картофельных, кабачковых пудингов, муссов из овощей, пюре моркови или тыквы, соевые бобы или цветная капуста.
- Фрукты представлены в виде полужидких киселей, яблочный сок, грушевое пюре. Печеные яблочки, исключение кислых видов, компоты.
- Мясное пюре из постных разновидностей мяса (говяжье, индюшачье, кроличье, телячье, куриное). Рыбное пюре из постных разновидностей рыбы (мясо окуня, мясо щучье, филе трески, филе судака, филе минтая). Приветствуется паровая обработка, варка, тушение.
- Яйцо — паровой яичный омлет.
- Хлебобулочные изделия — хлеб вчерашний, баранки сухие, галеты Мария, сухари.
- Молочные и кисломолочные блюда – молоко в готовых блюдах, не очень кислый творог, не очень кислый кефир.
- Каши на половинном молоке или воде — греча, геркулес, рис.
- Питье — вода чистая, прокипяченная, минерализованная вода негазированная, слабый чай, компоты из фруктов, морсы.
При соблюдении диеты, следует убрать из меню, следующие продукты:
 Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены.
Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены.- Овощи в свежем состоянии и фрукты, не разрешены.
- Свежеиспеченные хлебобулочные изделия, сдобные сладости, шоколадки.
- Крепкие сорта кофе и чая, алкоголь, алкогольсодержащие напитки.
- Любая консервированная продукция.
- Подкопченные мясные, рыбные и колбасные изделия.
- Бобовые культуры — горох, боб, фасоль, чечевица.
- Пряная продукция, приправы, майонез, кетчуп, соусы.
Питание при стихающем обострении ХП немаловажно для:
- достижения ремиссии,
- возобновления работоспособности железы и ее функции,
- стимуляция механизмов починки и заживления,
- реабилитация других органов,
- укрепление иммунитета.
Последующее разнообразие питания, учитывает возросшие затраты в белковых продуктах, и обеспечивает ежедневную норму в жиросодержащих, углеводсодержащих продуктах, витаминах и минералах. Дальнейшее разнообразие щадящей диеты № 5 до № 5 П.
Расширенная диета №5 П Певзнера при панкреатите, расшифровка диеты:
- Реабилитация функций ПЖ, охрана соседних органов пищеварения, снижение тонуса желчного пузыря.
- Поддержка завышенного уровня белка, уровень углеводов и жиров наоборот минимизирован.
- Механическое дробление и химически оберегающая диета.
- Режим питания необходим дробный до шести раз за день.
- Пища перетертая, печенная или паровая.
- Температурный интервал от 20 до 55 градусов.
- Цифры жира-80 грамм, белка-120 грамм, углеводов–300 грамм, энергетическая ценность-2600 ккал, питье жидкости до 2 литров в день.
Перечень продуктов:
Стихающее обострение панкреатита, что можно есть? Можно при панкреатите блюда животного мира и растительного из представленного списка продуктов.

Набор продуктов схож с перечнем при обострении, расширение диеты в виде:
- Супы овощные (кроме капусты красной и белокочанной).
- Овощи присутствуют в диете в виде картофельных и кабачковых запеканок, соевые бобы, зеленый горошек, фасоль зеленая, запеканка из цветной капусты.
- Фрукты представлены в виде полужидких киселей, запеканки с крупами, без шкурки. Печеные яблочки, исключение кислых сортов.
- Мясное пюре из постных разновидностей мяса. Рыбное пюре из постных разновидностей рыбы. Приветствуется паровая обработка, варка, тушение, запекание с крупами и овощами.
- Каши крупяные на половинном молоке или воде — греча, перловка, геркулес, рис.
- Питье — отвар шиповника, морс из смородины черной.
- Сыр легкий, без добавок, колбаска докторская, свежие овощи перетертые, макароны, спагетти, вермишель.
- Можно ли при панкреатите сою? Можно, и в случае непереносимости белка животных, переходят на соевый белок.
- Возможно, включить наборы из некоторых пряностей: ваниль, тмин, мускат, гвоздика, цедра, корица.
Такую диету соблюдают 3 месяца, умеренно расширяя диету и объем необходимой пищи. Назначение заместительной ферментотерапии, для разгрузки, с едой. При обнаружении сбоев в пищеварении, возвращаются на предыдущий этап.
Цели диеты в этот период следующие:
- Предотвращение рецидивов,
- Коррекция дефицита в питании,
- профилактика прогрессирования ХП.
Расшифровка показателей диеты:
Выполнение диеты сокращает риск рецидива панкреатита, уменьшает вероятность возникновения осложнений, сдерживает усугубление болезни, удлиняет ремиссию, обеспечивает разнообразное питание, продлевает жизнь в хорошем качестве. Подбор диеты проводится диетологом, с учетом индивидуальных показателей каждого человека и особенностей заболевания. Проконсультируйтесь со специалистом.
