Самое полное освещение темы: «при заболевании поджелудочной железы что можно и что нельзя есть» с детальным разбором и рекомендациями от профессионального диетолога.
Поджелудочная железа, диета — что можно, что нельзя. Совет врача
Если Вы Не будете соблюдать диету для поджелудочной железы — то будет ЭТО или ЭТО, а потом вот ЭТО, но уже хуже. Как практикующий врач я подробно описала, что и как употреблять в пищу, что бы этого избежать.
При заболевании поджелудочной железы запрещено кушать любую пищу, которая повышает выработку ферментов, призванных расщеплять пищу. Злоупотребление этими продуктами, приводит к тому, что в организме в большом количестве вырабатываются ферменты, необходимые для переваривания и расщепления пищи. Эти ферменты выделяются большом количестве. В результате чего происходит воспаление органа и возникают серьезные осложнения и заболевания. К таким продуктам относят:
Жареные и жирные продукты (нельзя)
Мучные и сладкие продукты (нельзя)
Копчености, консервы, колбасы (нельзя)
Молочные продукты (нельзя)
Фрукты, овощи (нельзя)
Описанные ниже продукты нужно употреблять редко. А при возможности полностью исключить из своего рациона. Поскольку они тяжелы для желудка и чрезмерно напрягают поджелудочную железу. При употреблении таких продуктов возникают сбои в работе поджелудочной железы. К таким продуктам относят:
Субпродукты, колбаса (ограничить)
Жиры, яйца (ограничить)
Для снижения химической и механической нагрузки на поджелудочную железу назначают специальную диету. Подобная диета должна быть направлена на предотвращение развития определенных осложнений и на стабилизацию состояния. Она основана на увеличении содержания белков до 130 г . В диету вводят продукты богатые калием. К таким продуктам относят
Мясо, рыба и птица (можно)
Мучные и сладкие продукты (можно)
Фрукты, овощи (можно)
Молочные продукты (можно)
Перечень рекомендуемых продуктов и блюд
Хлеб и хлебобулочные изделия:
- сухари из пшеничного хлеба — 50 г в сутки.
- Очень полезными будут сухари из муки грубого помола
- слизистые из различных круп (овсяной, рисовой, манной, перловой и др., кроме пшена) на воде или некрепком овощном отваре
- суп-крем из вываренного мяса
Мясные и рыбные блюда:
- мясо нежирных сортов (говядина, курица, индейка, кролик)
- свободное от фасций
- сухожилий и жира
- в виде кнелей
- паровых котлет или суфле
- Рыба нежирных сортов (судак, треска, сазан, окунь и др.) в виде суфле
Молоко, молочные продукты и блюда из них:
- молоко только в блюдах
- свежий некислый творог в виде пасты
- паровые пудинги
- яйцо всмятку (не более 1—2 штук в день)
- паровой омлет
Блюда и гарниры из овощей:
- овощи (картофель, морковь, кабачки, цветная капуста) в виде пюре
- паровых пудингов
- сливочное масло, добавляют в готовые блюда
Фрукты, ягоды, сладости:
- сливочное масло, добавляют в готовые блюда
- яблоки в печеном виде (кроме антоновских)
- протертые компоты из сухих и свежих фруктов
- кисели
- желе
- муссы на ксилите
- сорбите
- некрепкий чай
- минеральная вода
- отвары шиповника
- ромашки
Перечень исключаемых продуктов и блюд:
- Жареные блюда
- Жирные сорта мяса и рыбы
- Грибные и крепкие овощные отвары
- Белокочанная капуста, редис, лук, репа, щавель, салат, редька, брюква
- Копчености, консервы, колбасы
- Сдобные и свежевыпеченные мучные и кондитерские изделия
- Мороженое, шоколад
- Алкогольные напитки
- Пряности и специи
Правильно подобранные продукты благотворно сказываются на пищеварении, являются хорошими источниками витаминов и минеральных веществ. Они питательны.
Примеры меню для поджелудочной желзы
Теперь, зная разрешенные продукты, можно составить меню на каждый день. Вот несколько возможных вариантов:
Меню «Питаемся правильно»
- Завтрак — молочная рисовая каша;
- Второй завтрак – пюре из тыквы;
- Обед — овсяный суп, чай с молоком;
- Полдник — кефир с галетным печеньем;
- Ужин – протертая гречневая каша на воде;
- Второй ужин – кисель.
Меню «Есть и не знать проблем с поджелудочной железой»
- Завтрак – суфле из творога;
- Второй завтрак – рисовая молочная каша;
- Обед — суп из перловой крупы с кусочком мяса или фрикаделькой, морковное пюре;
- Полдник — белковый омлет на пару;
- Ужин – манная каша;
- Второй ужин – клубничный сок.
Меню «Скажите болезни поджелудочной железы — НЕТ.»
- Завтрак — овсяная каша, чай, белковый паровой омлет;
- Второй завтрак — морковный пудинг, отвар шиповника;
- Обед: овсяный суп-пюре с тыквой, рыбное филе с морковью, печеные яблоки (без сахара);
- Полдник: творожная запеканка, чай ;
- Ужин: куриные котлеты на пару, морковный пудинг, сок овощной ;
- На ночь: кефир.
Рецепты блюд для поджелудочной желзы
Врачи и диетологи считают, что для сохранения здоровья обязательно правильное питание с исключением жироной и жареной пищи. Но не все знают как приготовить вкусные блюда из диетических продуктов.
Обезжиренный говяжий соус

Для приготовления нам потребуется:
- 3 столовые ложки муки
- 1 ложка говяжьего бульона
- 1 стакан горячей воды
- щепотка соли
- Засыпать муку в кастрюлю
- Развести бульон в стакане воды и медленно вливайте в муку
- Перемешать, пока она не загустеет
- Удалите комки
Запеченное филе рыбы

- 500-800 г филе рыбы
- соль, перец, паприка
- 1 ложка куриного бульона
- 1 стакан горячей воды
- 3 столовые ложки муки
- 1-1 / 2 стакана нежирного молока
- розмарин
- Поместите филе в форму для выпечки
- Приправить солью, перцем и розмарином
- Смешайте бульон с водой и мукой
- Добавить молоко и перемешать
- Залить рыбу и запекать в духовке в течение 30 минут при 250º С
Банановые вафли:

Вам понадобятся следующие продукты:
- 1 стакан сахара
- 1 чашка нежирного молока
- 3 яйца
- 1 ванильный сахар
- 1 чайная ложка лимонного сока
- 3 измельченных банана
- 1-1 / 2 стакана ржаной муки
- 1 чайная ложка соды
- щепотка соли
- разрыхлитель
- Взбейте яйца
- Добавте ванильную эссенцию, сахар, лимонный сок и бананы
- Все хорошо перемешать
- Добавить муку, соль, разрыхлитель и соду
- Влить молоко и перемешать
- Поместить в форму для выпечки
- Выпекать в духовке при температуре 250 ºС до запекания
Что можно есть при воспалении поджелудочной железы
При воспалении поджелудочной железы очень важно дробное питание 5-6 раз в сутки.
Ограничивают пищу богатую углеводами (мучные и сладкие блюда). Можно есть пищу богатую белками (рыба, птица) в отварном или протушенном виде. Разрешается вчерашний хлеб, овощи отварные или в виде пюре (картофель, морковь, кабачки). Также допускается все виды макаронных изделий и нежирный кефир.
Появление тяжести в поджелудочной железе свидетельствует о патологических процессах протекающей в ней. Тяжесть возникает в результате:
- Вредных привычек (курение, употребление алкоголя)
- Переедания
- Заболевания печени и желчевыводящих путей
- Приеме медикаментов (тетрациклиноых антибиотиков)
- Возрастных изменений
В случае возникновения тяжести и боли, необходимо:
- разгрузить поджелудочную железу (отказаться от еды на сутки)
- положить холод на околопупочную область
- пить щелочную воду (Боржоми)
- но-шпа, папаверин, платифилин в виде инъекций
Если болит поджелудочная железа очень важно включить в рацион жидкости (морсы без сахара, несладкий чай, отвары фруктов и овощей).
Пища должна быть приготовлена отварная или на пару. Кроме того, важно употреблять такие продукты:
- Пюре из кабачков, моркови и тыквы
- Паровые пудинги из фарша и овощей
- Кисели, желе
- Слизистые супы
- Галетное печенье
- Вчерашний суп
Рыба и мясо содержат большое количество белков. Поэтому в день нужно употреблять 160 гр. Продукты содержащие быстроусвояемые углеводы – 350 гр. Нельзя употреблять пищу в горячем или холодном состоянии.
После операции на поджелудочной железе, следует двое суток поголадть.
С третьего дня в рацион можно включить:
- Слабый несладкий чай
- Протертые супы
- Молочные рисовая и гречневая каши (молоко должно быть разведенным)
- Паровой белковый омлет
- Обезжиренный творог
Утреннее питание должно состоять из двух завтраков с интервалом 4 часа. Супы должны быть только вегетарианские. Рыба и мясо подается на ужин. На полдник нужно есть творог.
Камни в поджелудочной железе (т.н. панкреолитиаз) это очень серьезная проблема. И игнорировать ее нельзя. Поскольку поджелудочная железа выполняет важную роль в пищеварении. Очень часто камни образуются в протоке поджелудочной железы. Такие камни мелкие, как песок.При обнаружении камней необходимо сразу их удалить. Кроме того, очень важно соблюдать диету. Специальная диета должна включать овощные блюда, отварную рыбу, макаронные изделия и крупы. Очень важно ограничить употребление яиц и жиров. Пища должна быть приготовлена на пару.
Очень важно регулярное питание. Очень важно избегать переедания.
При заболевании поджелудочной железы очень полезен авокадо. Авокадо можно есть отдельно, выбирая его мякоть ложечкой или взбив в пюре при помощи блендера. Очень хорошо он сочетается с рыбой. Подают его и как гарнир к мясу.
Салат из авокадо и свеклы
- Тщательно провариваем свеклу (не менее двух часов)
- Измельчаем свеклу
- Очищаем авокадо от кожуры
- Нарезаем авокадо
- Смешиваем и приправляем блюдо оливковым маслом
Авокадо не просто разрешено при заболевании поджелудочной железы, оно рекомендовано. Авокадо снижает холестерин. Ферменты, которые содержатся в мякоти по составу сходны с теми, которые вырабатываются желудком и поджелудочной. Авокадо содержит низкий уровень сахара. Кроме того, плод нормализует артериальное давление.
При заболевании поджелудочной железы нужно кушать 5-6 раз в день маленькими порциями. Промежутки между приемами пищи должны быть в среднем четыре часа.
- Завтрак должен включать жидкие каши
- Второй завтрак – овощное пюре, отвар шиповника или минеральная вода
- Обед – слизистые суп или овощной бульон
- Полдник – обезжиренный творог, кефир
- Ужин – протертые каши
- Второй ужин – кисель
Отвары, настойки из трав и сборов для поджелудочной
Распространенные и легкодоступные травы для лечения и профилактики болезней поджелудочной железы представлены ниже. Эти травы обладают защитными и антиоксидантными свойствами.
- Береза
- Чистотел
- Зверобой
- Девясил
- Лопух
- Одуванчик
- Цикорий
- Мята
- Лен
- Укроп
- Подорожник
- Полынь
- Кукуруза
- калган
Для улучшения общего состояния из этих трав готовят отвары, сборы и настойки.
Противовоспалительный отвар
- Для приготовления эффетивного отвара берем в одинаковых пропорциях перечисленные ниже травы:
- Девясил – 1 ст.л.
- Лопух (корень) – 1 ст. л.
- Одуванчик – 1 ст. л.
- Цикорий – 1 ст. л.
- Чайную ложку сбора варить в стакане воды 15 мин.
- Настаивать 1 час
- Процедить и принимать по 20 мл. перед едой
Отвар обладает противовоспалительным и обезболивающим действиями.
Отвар желчегонный
- Берем следующие травы в равных пропорщиях
- чистотел
- хмель
- укроп
- спорыш
- корень одуванчика
- мята
- лен
- рыльца кукурузы
- зверобой
- горец
- бессмертник
- Добавляем четыре столовых ложки смеси на литр кипятка
- Принимать 3 раза в день за 30 минут до еды 1/3 стакана
- Курс длится 8 недель. Потом неделя перерыв. И опять курс повторяют. Отвар обладает противовоспалительным, болеутоляющим, желчегонным, спазмолитическим действием

Поджелудочная железа принимает непосредственное участие в пищеварении. Именно она вырабатывает ферменты, необходимые для расщепления белков, жиров и углеводов, поступающих с пищей. Поэтому здоровье поджелудочной железы очень сильно зависит от характера питания человека. Основными причинами многих патологий этого органа является частое употребление тяжелых для переваривания продуктов. Это может быть алкоголь, жирная или острая пища или же просто переедание. Именно поэтому диета при заболевании поджелудочной железы является одним из главных методов лечения. Никакие лекарства не будут эффективны, если пациент неправильно питается.
При любых заболеваниях поджелудочной железы всегда наблюдается ее дисфункция. Воспалительные процессы, камни или кисты – все это нарушает отток панкреатического секрета. А если он вырабатывается в больших количествах, он застаивается, и развиваются осложнения. Кроме того, в пищеварительный тракт перестают поступать ферменты, необходимые для переваривания пищи. А иногда еще нарушается выработка гормонов, отвечающих за углеводный обмен в организме. Все это приводит к серьезным нарушениям пищеварения.
Поэтому лечить поджелудочную железу нужно как можно скорее. И первое, что назначает врач пациентам с такими патологиями, – это особая диета. Целью ее во время острого периода становится снятие нагрузки с железы, уменьшение выработки ферментов. Это помогает предотвратить застой панкреатического сока и развитие осложнений. Поэтому в серьезных случаях при болезнях поджелудочной железы рекомендуют полный отказ от пищи на 2-3 дня. Это дает возможность органу восстановиться.
Потом постепенно разрешено включать в рацион легкоусвояемую пищу, нежирную и неострую, лучше всего – в полужидком или протертом виде. Такое питание оказывает щадящее воздействие на железу, предотвращая развитие осложнений. Строгой диеты рекомендуется придерживаться не менее недели, но обычно – 1-1,5 месяца.
Но даже когда функции поджелудочной железы восстановятся, возвращаться к старым привычкам в питании не рекомендуется. Самая частая ее патология – панкреатит – не излечивается полностью. А при некоторых других патологиях происходит повреждение тканей или нарушение выработки ферментов. При употреблении алкоголя или тяжелой пищи возможен рецидив заболевания. Поэтому чаще всего диету при проблемах с поджелудочной рекомендуют соблюдать в течение всей жизни. Она, конечно, будет уже не такой строгой, но определенные правила в режиме и выборе рациона являются обязательными. Это поможет избежать обострения и прогрессирование патологий.
Диета для женщин и мужчин с любыми расстройствами функций поджелудочной железы подчиняется определенным правилам. Она может быть менее строгой или совсем щадящей, это зависит от тяжести состояния пациента. Ее тип, а также выбор продуктов определяет лечащий врач. Но все пациенты, перенесшие панкреатит или другую патологию поджелудочной, должны знать, что им нельзя есть, как правильно готовить продукты, какого режима питания лучше придерживаться.
Самое главное – это исключить нагрузку на железу, снизив выработку ферментов . Для этого вся пища должна быть щадящей. Исключаются продукты, вызывающие активную выработку пищеварительного сока. Готовить пищу нужно на пару, варить или тушить с небольшим количеством масла, а лучше – на воде. Допустимо запекать продукты в духовке, но не до хрустящей корочки и без жира. В рационе снижается количество соли, жиров, легкоусвояемых углеводов. Но в пище должно быть достаточно белка, который необходим для процессов регенерации тканей.
Пищу необходимо тщательно пережевывать или же измельчать перед употреблением. Она должна быть теплой – запрещены как горячие, так и холодные блюда. Кроме того, рекомендуется выпивать ежедневно не менее 2 л воды. Все это помогает снять нагрузку с больной поджелудочной, нормализует процессы пищеварения, улучшает усвоение питательных веществ.
При болезнях поджелудочной железы необходимо избегать тех продуктов, которые могут вызвать обострение. Это пища, усиливающая выработку ферментов, содержащая большое количество клетчатки, эфирных масел, кислот или экстрактивных веществ. Запрещаются жареные, острые, жирные, маринованные и соленые блюда. Такие продукты нельзя есть не только при обострении, но даже во время ремиссии, так как они могут вызвать воспалительный процесс в больной поджелудочной железе.
Самое главное, от чего придется отказаться – это алкоголь. Он противопоказан в любом виде и в любом количестве. Ведь именно употребление алкогольных напитков становится причиной панкреатита, липоматоза или образования опухолей почти в половине случаев.
Кроме того, полностью исключаются из рациона такие продукты:
- жирное мясо;
- жирная рыба;
- субпродукты, икра, консервы, колбаса и копчености;
- крепкие бульоны, кислые щи, окрошка, грибной суп;
- сало, маргарин, кулинарный жир;
- жареные яйца или же сваренные вкрутую;
- свежее молоко и жирные молочные продукты, острые выдержанные сыры;
- бобовые продукты;
- грибы;
- редис, щавель, ревень, лук, чеснок и другие острые овощи;
- помидоры, капуста, баклажаны, гранаты, виноград, кислые яблоки, апельсины;
- приправы, специи, кетчуп, майонез;
- кофе, крепкий чай, какао;
- кондитерские изделия – выпечка, торты, пирожные, мороженое, шоколад, конфеты.
Во время ремиссии панкреатита, а также в легких случаях при наличии кисты, липоматоза и при отсутствии болевого синдрома диета может быть не такой строгой. Некоторые сладости, специи и субпродукты можно иногда включать в рацион, но в ограниченных количествах. Реакция на любую пищу индивидуальна, поэтому нужно наблюдать за своим состоянием. Если какой-то продукт вызывает дискомфорт, боли или нарушение пищеварения, его нужно полностью исключить.
Диета № 5 для поджелудочной железы предполагает разделение всех продуктов на три группы: запрещенные, ограниченные и разрешенные. Какие продукты можно включать в рацион, помогает определить врач. Ведь это зависит от тяжести и типа патологии, наличия сопутствующих заболеваний ЖКТ, индивидуальной реакции.
Обычно рекомендуют употреблять только изредка и в ограниченных количествах такую пищу:
- куриная печень вареная, тушеная или в виде паштета;
- иногда разрешается печень трески;
- колбаса «Докторская», только после предварительного отваривания;
- мармелад, зефир, пастила, вафли, абрикосовое варенье, изредка – мед;
- масло оливковое или сливочное только при добавлении в готовую пищу;
- яйца в виде омлета или вареные всмятку;
- макаронные изделия без соуса;
- из специй допустимо иногда черный перец, корица и ванилин.
Питание при заболевании поджелудочной железы должно обеспечивать организм всеми необходимыми питательными веществами. Пища должна быть щадящей, но разнообразной. Она должна нормализовать пищеварение, предотвращать осложнения. Но это не значит, что питаться больной должен невкусно. Многие полезные продукты можно кушать, особенно во время ремиссии.
Что включать в рацион, больному порекомендует врач. Обычно после операции или перенесенного острого панкреатита человеку дают памятку, в которой расписано, что ему можно и что нельзя есть. Желательно придерживаться этих правил, тогда можно будет избежать осложнений. Итак, что же можно есть при болезни поджелудочной железы:
- курица и индейка без кожи, вареная или в виде паровых котлет;
- постное мясо ягненка, кролика или телятина без жира и сухожилий;
- окунь, судак, треска, сазан, минтай или щука – вареные или запеченные;
- хлеб пшеничный подсушенный, баранки, сухари, галетное печение;
- суп овощной или с крупами;
- овсяная, гречневая или рисовая каша;
- из овощей можно кабачки, тыкву, морковь, картофель, цветную капусту, полезен авокадо;
- сладкие яблоки зеленого цвета без кожуры в запеченном виде, бананы, клубника;
- нежирный сыр, творог, йогурт, кефир;
- сок морковный, клубничный, кисель ягодный, компот из сухофруктов;
- чай зеленый, отвар шиповника, каркадэ, минеральная вода без газа.
Особенно важно обращать внимание на питание при болях в поджелудочной железе. Если в это время употреблять продукты, которые тяжело перевариваются, переедать или есть запрещенную пищу, возможно развитие серьезных осложнений. Кроме того, от болей невозможно избавиться без изменения рациона. Только снизив нагрузку на поджелудочную, можно эффективно лечить любые ее патологии.
Обычно при обострении панкреатита или других состояниях, сопровождающихся болями, больного помещают в стационар. В первые несколько дней запрещается употреблять любую пищу, можно только пить воду, минералку без газа или отвар шиповника. Потом врач порекомендует пациенту, что можно есть, если болит поджелудочная железа.
В это время все продукты должны быть проварены, тщательно измельчены. Разрешается слизистый протертый суп, например, рисовый, протертые каши, суфле из моркови или тыквы, галетное печенье или сухарики, несладкий чай, иногда обезжиренный кефир. Пищу нужно принимать в теплом виде, маленькими порциями, 6 раз в день. Обычно это первый и второй завтрак, обед, полдник, ужин и перед сном – кефир или кисель.
Кроме того, что при патологиях поджелудочной железы нужно внимательно подходить к выбору продуктов, очень важен также режим питания. Больным рекомендуют принимать пищу 5-6 раз в день, небольшими порциями. Выбор меню зависит от тяжести течения патологии, общего состояния органов ЖКТ, возраста больного. Чаще всего рекомендации по составлению ежедневного рациона дает врач с учетом всех этих факторов. Важно, чтобы меню удовлетворяло потребности больного в питательных веществах и не нагружало поджелудочную железу.
- На первый завтрак рекомендуется есть полужидкие каши на разбавленном молоке или воде. Иногда можно вместо каши съесть белковый омлет или суфле из творога. Из напитков допускается несладкий чай, компот. Можно включить кусочек подсушенного хлеба, несоленый сыр.
- На второй завтрак можно есть овощное пюре, суфле, печеные яблоки. Кроме этого, употребляется отвар шиповника или компот.
- Обед состоит из овощного или крупяного супа. Допустимо включить в него вареное мясо или рыбу, вареные или запеченные овощные блюда. На десерт возможны печеные яблоки, компот или несладкий чай.
- На полдник едят творог в виде суфле или сырников, чай, отвар шиповника или кефир.
- Ужин может состоять из каши или овощного блюда. Кроме того, в него можно включить паровые котлеты из рыбы или мяса.
- Перед сном рекомендуется выпить стакан кефира или киселя.
Правильно подобранные продукты в рационе человека с заболеваниями поджелудочной железы улучшают процессы пищеварения, не нагружают органы ЖКТ, предотвращают развитие осложнений. Они вкусны и питательны, обеспечивают организм всеми необходимыми микроэлементами.
Невозможно переоценить значение поджелудочной железы. В ней вырабатываются пищеварительные ферменты, а в специализированных клетках – гормон инсулин, отвечающий за расщепление глюкозы. Инсулиновая недостаточность является причиной сахарного диабета.
Симптомы заболеваний поджелудочной железы
В клинической практике наиболее часто приходится сталкиваться со следующими поражениями данного органа:
- панкреатиты (острые или хронические патологии воспалительного генеза);
- опухолевые новообразования (доброкачественной или злокачественной природы).
Большинство патологий характеризуется схожими клиническими проявлениями:
Важно: при появлении одного или сразу нескольких симптомов настоятельно рекомендуется не откладывать визит к врачу. Чем раньше поставлен диагноз и назначено адекватное лечение, тем быстрее стабилизируется состояние.
Как правило, боли локализованы в подложечной области или в левом подреберье. Реже они имеют опоясывающий характер или иррадиируют в спину и под лопатку. Пациенты могут жаловаться как на постоянные, так и приступообразные боли, интенсивность которых усиливается на фоне переедания или потребления жареной, жирной и острой пищи, а также алкоголя, поэтому важно знать, что необходимо есть при болезни поджелудочной железы. Болевой синдром имеет свойство усиливаться под действием тепла и при пальпаторном исследовании (прощупывании) и уменьшаться при прикладывании холода и принятии «вынужденных положений».
Острый панкреатит обычно развивается на фоне патологий желчного пузыря и двенадцатиперстной кишки, злоупотребления алкоголем и постоянными погрешностями в рационе. Нарушение оттока секрета поджелудочной железы становится причиной негативного воздействия ферментов на ткани самого органа, т. е. речь идет фактически о «самопереваривании». Как следствие повреждения развивается острое воспаление, сопровождающееся отечностью тканей органа, а в ряде случаев – кровоизлияниями.
Хронический панкреатит характеризуется постепенным развитием и длительным рецидивирующим течением. Основными причинами воспаления являются спиртное, желчнокаменная болезнь и патологии двенадцатиперстной кишки (в частности – ее язвенные поражения). Спровоцировать хронический панкреатит способен атеросклероз, поскольку на его фоне может нарушаться кровоснабжение поджелудочной железы. Интенсивные боли в период обострений плохо купируются анальгетиками и НПВС.
Важно: признаками сахарного диабета являются увеличение диуреза, постоянное чувство жажды и повышение уровня сахара крови.
Лечение панкреатита – задача специалиста-гастроэнтеролога. Непременным условием для проведения эффективной терапии становится строгое соблюдение больным предписанной диеты. Пациентам, страдающим болезнями поджелудочной железы, рекомендовано дробное питание и стол №5.
Общие принципы диеты: что можно, а что нельзя есть при болезнях поджелудочной железы
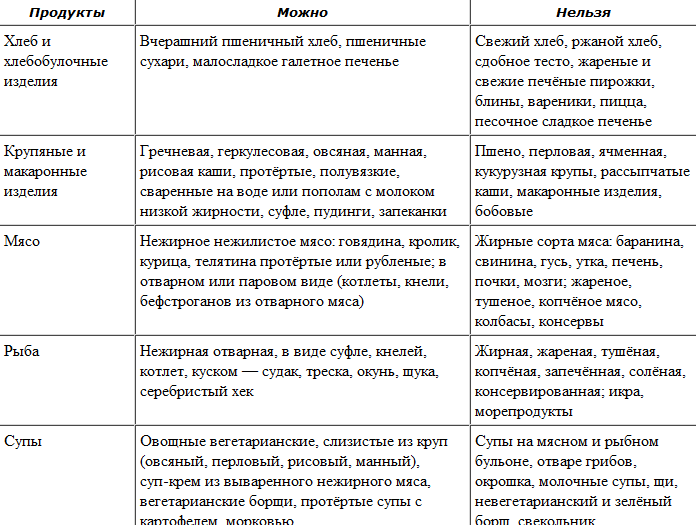
Диета нужна для снижения желудочной секреции. Она позволяет стабилизировать состояние (снизить выраженность острых симптомов) и предупредить рецидивы.
Обратите внимание: сама по себе строгая диета не вылечит заболевание поджелудочной железы, но не даст ситуации ухудшиться.
Из рациона необходимо исключить пищу, содержащую грубую клетчатку, поскольку она повышает функциональную активность желез пищеварительного тракта. Одним из важных составляющих лечебной диеты при панкреатите является соблюдение питьевого режима, предполагающего потребление довольно значительного количества жидкости (предпочтительнее – чистой воды).
Пациентам нужно полностью исключить потребление алкоголя.

В острой фазе заболевания рекомендуется начинать диету с 3-дневного голодания. В этом периоде необходимо соблюдать постельный (или полупостельный режим) и выпивать в день по 1,5-2 л освобожденной от газа минеральной воды (по 1 стакану на прием). Полезен также отвар плодов шиповника, обладающий вяжущими и противовоспалительными свойствами; его пьют по 1-2 стакана в день.
Затем на протяжении недели нужна низкокалорийная диета с полным исключением тугоплавких (животных) жиров, ограничением углеводов (особенно – «быстрых»), но достаточным потреблением протеинов (белка).
Рекомендован дробный характер питания, т. е. малыми порциями по 5-6 раз в сутки, желательно – с соблюдением примерно равных временных интервалов (3-4 часа).
Жареное и острое – исключено. Пища должна быть вареной, тушеной или приготовленной на пару. Целесообразно потреблять блюда жидкой или полужидкой консистенции – нежирные и не очень крепкие бульоны, слизистые супы и пюре.
Список блюд, которые можно есть при панкреатите и других болезнях поджелудочной железы:
- слизистые супы на воде или овощном бульоне (допускаются любые крупы кроме пшена);
- яйца всмятку (1-2 шт.);
- нежирная рыба;
- паровые котлеты из нежирного мяса (в т. ч. курятины);
 Обратите внимание: крайне нежелательно пить цельное молоко, но допустимо включать его в состав некоторых блюд. Разрешается также добавлять в еду небольшое количество (1 чайную ложку) сметаны или сливочного масла.
Обратите внимание: крайне нежелательно пить цельное молоко, но допустимо включать его в состав некоторых блюд. Разрешается также добавлять в еду небольшое количество (1 чайную ложку) сметаны или сливочного масла.
Еда не должна быть слишком горячей или наоборот – холодной. Во избежание увеличения секреции пищеварительных желез целесообразно потреблять блюда комнатной температуры.
Какие продукты и блюда нельзя есть при болезнях поджелудочной железы
Из рациона исключаются следующие продукты:
- жирное мясо и рыба;
- любые жареные продукты;
- сырые овощи и корнеплоды;
- свежие фрукты;
Скорее всего, строгой диеты не придется придерживаться всю жизнь. Привычные продукты можно будет потреблять после выздоровления, но определенные коррективы в рацион внести все-таки придется.
Плисов Владимир, медицинский обозреватель
6,464 просмотров всего, 10 просмотров сегодня
Список продуктов, которые нельзя есть при заболевании поджелудочной железы
Заболевания поджелудочной железы могут иметь различные механизмы своего развития. Одни из них могут быть воспалительного происхождения (острый и хронический панкреатит), другие развиваются в результате аутоиммунных механизмов (например, сахарный диабет, панкреонеркроз и другие заболевания). Панкреатит представляет собой воспалительный процесс в поджелудочной железе, который опасен тем, что может наступить ее самопереваривание за счет активизации ферментов, которые она вырабатывает.
Следует учитывать, что поджелудочная железа обладает как внешнесекреторной активностью (синтезирует и выделяет липазу, амилазу, трипсин), так и внутрисекреторной (выделение инсулина). Поэтому при различных патологических состояниях может нарушаться та или иная функция. В связи с этим диетическое питание должно быть различным.

При наличии панкреатита (острого или обострения хронического) показано диетическое питание, которое исключает употребление острых, соленых, жирных, жареных, копченых и пряных блюд, приводящих к активации ферментативной активности поджелудочной железы. Поэтому перечень запрещенных продуктов выглядит следующим образом:
- сладкое, в том числе и мед;
- свежий хлеб из муки высшего сорта;
- рыбный бульон;
- мясной бульон;
- капуста, так как она является сильным стимулятором выделения ферментов поджелудочной железой, что крайне нежелательно в данной ситуации;
- колбасные изделия;
- копченые блюда;
- острые сорта сыра;
- бобовые;
- молочные продукты с большим процентом жирности;
- яйца;
- фасоль, горох, турецкий горох (нагут) и другие.
При проблемах с поджелудочной железой больные должны полностью отказаться от алкоголя, так как он оказывает негативное воздействие на поджелудочную железу.
Диета и режим питания при воспалении поджелудочной железы
В острый период любое питание запрещено. Поэтому на несколько дней при остром панкреатите необходимо придерживаться принципа: «Холод, голод и покой», то есть разрешается употреблять только воду комнатной температуры без газов. В это время проводится интенсивное лечение воспалительного процесса поджелудочной железы.

Диетическое питание при панкреатите в стадию нестойкой ремиссии или выхода из острого периода подразумевает частое употребление пищи, но маленькими порциями. Обычно рекомендуется кушать через 3-4 часа, поэтому в течение дня человек, должен принимать пищу не реже чем 5-6 раз. Необходимо обеспечить щадящий режим работы желудка и поджелудочной железы. Поэтому рекомендуется употреблять пищу в протертом виде комнатной температуры (горячее и холодное исключают).
Предпочтительный режим тепловой обработки – это запекание или варка (особенно на пару). В рационе должны преобладать продукты, которые содержат достаточное количество белка, так как белок является необходимым строительным материалом.

Поэтому при наличии панкреатита рекомендуется употреблять творог, нежирные сорта мяса, рыбы. Количество легкоусваиваемых углеводов должно быть минимальным, как и жиров, которые рекомендуется полностью исключить. Особенно это касается животных жиров. Также рекомендуется ограничить употребление тех продуктов, которые повышают выделение панкреатического сока. К ним относятся капуста в различном виде, отвары из мяса и рыбы (всевозможные бульоны, уха и т.д.).
Это очень актуальный вопрос, так как правильно организованное диетическое питание способно предупредить развитие очередного обострения этого серьезного заболевания, которое запускает механизмы самопереваривания пищи.

Перечень разрешенных блюд имеет следующий вид:
- сухари, а не свежий хлеб;
- супы на основе круп, но не содержащие капусту;
- нежирные сорта мяса (телятина, курятина, крольчатина);
- нежирные сорта рыбы (сазан, судак, щука и другие);
- свежий кефир и простокваша, так как кислые продукты запрещены;
- обезжиренный творог;
- крупы без масла (особенно полезна гречневая и овсяная каши);
- макаронные изделия из муки грубого помола (твердые сорта пшеницы);
- овощи в протертом виде;
- компоты, но с ограничением по добавлению сахара.
Диетическое питание при сахарном диабете имеет несколько иные принципы, которые заключаются в отказе от легко усваиваемых углеводов. Однако этот вопрос находится за пределами данной статьи.
